Диспансерное наблюдение взрослого населения
С 01.07.2021 переболевшие COVID-19 граждане могут пройти расширенное медицинское обследование. Минздрав России утвердил Порядок направления граждан для прохождения углублённой диспансеризации, которая будет проводиться в первоочередном порядке для россиян, переболевших коронавирусом и имеющих хронические неинфекционные заболевания из утверждённого списка.
Что входит в программу диспансеризации после коронавируса:
-
измерение сатурации (насыщения артериальной крови кислородом) в состоянии покоя, а затем после шести минут ходьбы в удобном для человека темпе;
-
спирометрия или спирография — оценка объёма и функциональности лёгких;
-
анализ крови на концентрацию Д-димера — этот показатель указывает на признаки тромбообразования и повышенной свёртываемости крови, позволяет оценить риск развития тромбоэмболии или ДВС-синдрома;
-
рентгенография органов грудной клетки, если она не выполнялась в течение года;
-
общий клинический (развёрнутый) и биохимический анализ крови, показывающий уровень холестерина, С-реактивного белка, креатинина и других важных показателей.
Все эти обследования можно будет пройти за один день. По их результатам врачи определят риски и признаки развития хронических заболеваний и при необходимости, для уточнения диагноза, направят пациента на второй этап. Он будет включать ещё три обследования — эхокардиографию, КТ лёгких и допплеровское исследование сосудов нижних конечностей. Если по результатам диспансеризации у пациента выявят хронические заболевания или риски их возникновения, то ему будет оказано необходимое лечение и назначена медицинская реабилитация.
Все категории граждан, подлежащие обязательным медицинским осмотрам, смогут обращаться в медицинские организации Рязанской области для прохождения плановых обследований с целью профилактики заболеваний.



.jpg)
Диспансерное наблюдение представляет собой проводимое с определённой периодичностью необходимое обследование лиц, страдающих хроническими заболеваниями, функциональными расстройствами, иными состояниями, в целях своевременного выявления, предупреждения осложнений, обострений заболеваний, иных состояний, их профилактики и осуществления медицинской реабилитации указанных лиц.
Диспансерное наблюдение регламентировано приказом Министерства здравоохранения Российской Федерации от 29.03.2019 N°173н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми».
Диспансерному наблюдению подлежат лица, страдающие отдельными хроническими неинфекционными и инфекционными заболеваниями или имеющие высокий риск их развития, а также лица, находящиеся в восстановительном периоде после перенесенных острых заболеваний (состояний, в том числе травм и отравлений).
В рамках диспансерного наблюдения организуется проведение профилактического медицинского осмотра (при проведении первого в текущем году диспансерного приёма).
Диспансерное наблюдение осуществляют:
-
врач-терапевт;
-
врачи-специалисты;
-
врач по медицинской профилактике;
-
фельдшер ФАП, ФЗ (в случае возложения на них руководителем медицинской организации отдельных функций лечащего врача).
Диспансерный приём включает:
-
сбор жалоб и анамнеза, физикальное исследование, назначение и оценку лабораторных и инструментальных исследований;
-
установление или уточнение диагноза заболевания;
-
оценку приверженности лечению и эффективности ранее назначенного лечения, коррекцию лечения;
-
оценку достижения целевых значений показателей состояния здоровья;
-
проведение краткого профилактического консультирования;
-
разъяснение лицу с высоким риском развития угрожающего жизни заболевания или состояния, а также лицам, совместно с ним проживающим, правил действий при их развитии и необходимости своевременного вызова скорой медицинской помощи;
-
назначение по медицинским показаниям дополнительных профилактических, диагностических, лечебных и реабилитационных мероприятий;
-
направление пациента в медицинскую организацию, оказывающую специализированную, в том числе высокотехнологичную, медицинскую помощь, на санаторно-курортное лечение;
-
направление пациента в отделение (кабинет) медицинской профилактики или центр здоровья для проведения углубленного профилактического консультирования (индивидуального или группового).
Цели диспансерного наблюдения:
-
охват диспансерным наблюдением лиц с хроническими заболеваниями и лиц с высоким и очень высоким сердечно-сосудистым риском не менее 70%;
-
охват диспансерным наблюдением лиц старше трудоспособного возраста, из числа подлежащих, не менее 90%;
-
достижение целевых значений показателей состояния здоровья в соответствии с клиническими рекомендациями;
-
сокращение числа обращений по поводу обострений хронических заболеваний;
-
снижение числа вызовов скорой медицинской помощи;
-
уменьшение числа случаев и количества дней временной нетрудоспособности;
-
уменьшение числа госпитализаций, в том числе по экстренным медицинским показаниям;
-
снижение показателей смертности, в том числе внебольничной смертности, лиц, находящихся под диспансерным наблюдением.
Диспансеризация и профилактические осмотры определённых групп взрослого населения
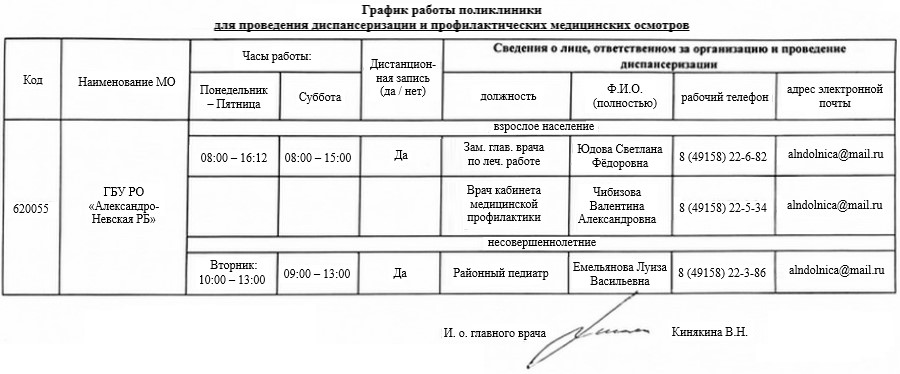
Порядок проведения диспансеризации и профилактических осмотров определённых групп взрослого населения в ГБУ РО «Александро-Невская РБ»
В соответствии с Приказом МЗ РФ «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации взрослых групп населения» диспансеризация представляет собой комплекс мероприятий, включающий в себя профилактический медицинский осмотр и дополнительные методы обследований, проводимых в целях оценки состояния здоровья (включая определение группы здоровья и группы диспансерного наблюдения) и осуществляемых в отношении определённых групп населения в соответствии с законодательством РФ.
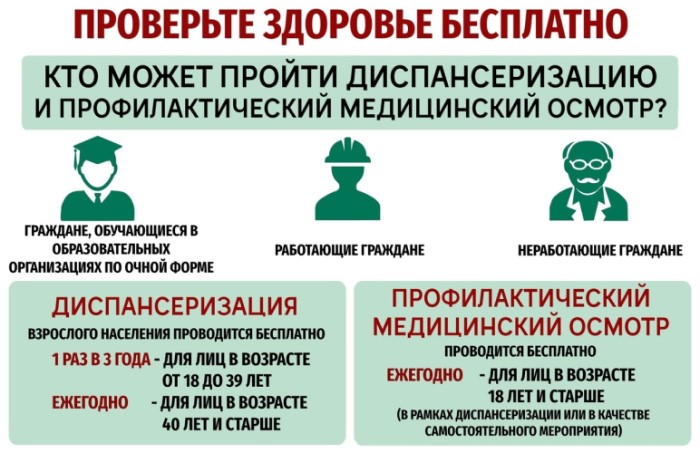
Диспансеризация проводится:
-
1 раз в три года в возрасте от 18-ти до 39-ти лет включительно;
-
ежегодно в возрасте 40-ка лет и старше, а также в отношении отдельных категорий граждан, включая:
а) инвалидов Великой Отечественной войны и инвалидов боевых действий, а также участников Великой Отечественной войны, ставших инвалидами вследствие общего заболевания, трудового увечья или других причин (кроме лиц, инвалидность которых наступила вследствие их противоправных действий);
б) лиц, награжденных знаком «Жителю блокадного Ленинграда» и признанных инвалидами вследствие общего заболевания, трудового увечья и других причин (кроме лиц, инвалидность которых наступила вследствие их противоправных действий);
в) бывших несовершеннолетних узников концлагерей, гетто, других мест принудительного содержания, созданных фашистами и их союзниками в период второй мировой войны, признанных инвалидами вследствие общего заболевания, трудового увечья и других причин (за исключением лиц, инвалидность которых наступила вследствие их противоправных действий).
Диспансеризация ветеранов Великой Отечественной войны проводится ежегодно независимо от возраста.
Диспансеризации подлежит взрослое население России — как работающие граждане, так и не работающие; а также граждане, проходящие обучение в образовательных организациях по очной форме.
Годом прохождения диспансеризации считается календарный год, в котором гражданин достигает соответствующего возраста
Диспансеризация взрослого населения проводится путем углубленного обследования состояния здоровья граждан в целях:
1) раннего выявления хронических неинфекционных заболеваний (состояний), являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации (далее – хронические неинфекционные заболевания), факторов риска их развития, включающих повышенный уровень артериального давления, гиперхолестеринемию, повышенный уровень глюкозы в крови, курение табака, риск пагубного потребления алкоголя, нерациональное питание, низкую физическую активность, избыточную массу тела или ожирение (далее — факторы риска), а также потребления наркотических средств и психотропных веществ без назначения врача;
2) определения группы здоровья, необходимых профилактических, лечебных, реабилитационных и оздоровительных мероприятий для граждан с выявленными хроническими неинфекционными заболеваниями и (или) факторами риска их развития, а также для здоровых граждан;
3) проведения профилактического консультирования граждан с выявленными хроническими неинфекционными заболеваниями и факторами риска их развития;
4) определения группы диспансерного наблюдения граждан с выявленными хроническими неинфекционными заболеваниями и иными заболеваниями (состояниями), а также граждан с высоким и очень высоким сердечно-сосудистым риском в порядке, установленном приказом Министерства здравоохранения РФ от 29.03.2019 N°173н «Об утверждении Порядка проведения диспансерного наблюдения за взрослыми».
К большинству исследований подготовка не требуется. Но есть ряд мероприятий, к которым необходимо подготовиться для получения максимально точного результата. Ознакомиться с памяткой для подготовки к исследованиям можно по ссылке >>.
Диспансеризация взрослого населения репродуктивного возраста
В соответствии с Указом Президента Российской Федерации от 22.11.2023 N°875 «О проведении в Российской Федерации Года семьи» и Постановления Правительства РФ от 28 декабря 2023 г. N°2353 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2024 год и на плановый период 2025 и 2026 годов» предусмотрено проведении диспансеризации, направленной на оценку репродуктивного здоровья женщин и мужчин репродуктивного возраста.
Перечень исследований и иных медицинских вмешательств, проводимых в рамках диспансеризации взрослого населения репродуктивного возраста по оценке репродуктивного здоровья.
Диспансеризация взрослого населения репродуктивного возраста по оценке репродуктивного здоровья (далее — диспансеризация) проводится в целях выявления у граждан признаков заболеваний или состояний, которые могут негативно повлиять на беременность и последующее течение беременности, родов и послеродового периода репродуктивного, а также факторов риска их развития.
Первый этап диспансеризации
Первый этап диспансеризации включает:
а) у женщин:
-
приём (осмотр) врачом акушером-гинекологом;
-
пальпация молочных желез;
-
осмотр шейки матки в зеркалах с забором материала на исследование;
-
микроскопическое исследование влагалищных мазков;
-
цитологическое исследование мазка с поверхности шейки матки и цервикального канала (за исключением случаев невозможности проведения исследования по медицинским показаниям в связи с экстирпацией матки, virgo). Цитологическое исследование мазка (соскоба) с шейки матки проводится при его окрашивании по Папаниколау (другие способы окраски не допускаются);
-
у женщин в возрасте 18-29 лет проведение лабораторных исследований мазков в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции;
б) у мужчин приём (осмотр) врачом-урологом (при его отсутствии врачом-хирургом, прошедшим подготовку по вопросам репродуктивного здоровья у мужчин).
Второй этап диспансеризации
Второй этап диспансеризации проводится по результатам первого этапа в целях дополнительного обследования и уточнения диагноза заболевания (состояния) и при наличии показаний включает:
а) у женщин:
-
в возрасте 30-49 лет проведение лабораторных исследований мазков в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции;
-
ультразвуковое исследование органов малого таза в начале или середине менструального цикла;
-
ультразвуковое исследование молочных желез;
-
повторный приём (осмотр) врачом – акушером-гинекологом;
б) у мужчин:
-
спермограмму;
-
микроскопическое исследование микрофлоры или проведение лабораторных исследований в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции;
-
ультразвуковое исследование предстательной железы и органов мошонки;
-
повторный приём (осмотр) врачом-урологом (при его отсутствии врачом-хирургом, прошедшим подготовку по вопросам репродуктивного здоровья у мужчин).
Диспансеризация проводится в часы работы поликлиники!
Дополнительные обследования
При наличии показаний врач может назначить дополнительные исследования, такие как:
-
флюорография,
-
УЗИ БЦА,
-
ЭКГ,
-
колоноскопия и др.
Также пациент может получить консультацию узких специалистов: хирурга, уролога, невропатолога, оториноларинголога, проктолога, окулиста (по показаниям).
Как пройти диспансеризацию работающим гражданам?
Согласно ч.5 ст.24 Федерального закона от 21.11.2011 N°323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (далее — Федеральный закон N°323-ФЗ) — «работодатели обязаны обеспечивать условия для прохождения работниками медицинских осмотров и диспансеризации, а также беспрепятственно отпускать работников для их прохождения».
Где можно пройти диспансеризацию?
Гражданин проходит диспансеризацию в медицинской организации, в которой он получает первичную медико-санитарную помощь.
Что является обязательным условием для прохождения диспансеризации?
Диспансеризация проводится при наличии информированного добровольного согласия гражданина или его законного представителя. Обязательным условием для прохождения диспансеризации является наличие действующего страхового медицинского полиса.
Для этого необходимо с паспортом и полисом обратиться в поликлинику по месту жительства. Обследование проводится за счёт средств ОМС, по медицинскому полису, предварительная запись не требуется.
Перечень осмотров и исследований, проводимых в рамках диспансеризации:
Диспансеризация проводится в два этапа.
Первый этап диспансеризации
* ИПК – индивидуальное профилактическое консультирование до 72-х лет пациентам с высоким относительным и высоким и очень высоким абсолютным сердечно-сосудистым риском, и (или) ожирением, и (или) гиперхолестеринемией с уровнем общего холестерина 8 ммоль/л и более, и (или) курящих более 20 сигарет в день; направление указанных граждан на углубленное (индивидуальное или групповое) профилактическое консультирование вне рамок диспансеризации;
Второй этап диспансеризации проводится с целью дополнительного обследования и уточнения диагноза заболевания (состояния) и включает в себя:
1) осмотр (консультацию) врачом-неврологом (при наличии впервые выявленных указаний или подозрений на ранее перенесенное острое нарушение мозгового кровообращения для граждан, не находящихся по этому поводу под диспансерным наблюдением, а также в случаях выявления по результатам анкетирования нарушений двигательной функции, когнитивных нарушений и подозрений на депрессию у граждан в возрасте 65-ти лет и старше, не находящихся по этому поводу под диспансерным наблюдением);
2) дуплексное сканирование брахицефальных артерий (для мужчин в возрасте от 45-ти до 72-х лет включительно и женщин в возрасте от 54-х до 72-х лет включительно при наличии комбинации трех факторов риска развития хронических неинфекционных заболеваний: повышенный уровень артериального давления, гиперхолестеринемия, избыточная масса тела или ожирение, а также по направлению врача-невролога при впервые выявленном указании или подозрении на ранее перенесенное острое нарушение мозгового кровообращения для граждан в возрасте от 65-ти до 90 лет, не находящихся по этому поводу под диспансерным наблюдением);
3) осмотр (консультацию) врачом-хирургом или врачом-урологом (для мужчин в возрасте 45-ти, 50-ти, 55-ти, 60-ти и 64-х лет при повышении уровня простат-специфического антигена в крови более 4 нг/мл);
4) осмотр (консультацию) врачом-хирургом или врачом-колопроктологом, включая проведение ректороманоскопии (для граждан в возрасте от 40-ка до 75-ти лет включительно с выявленными патологическими изменениями по результатам скрининга на выявление злокачественных новообразований толстого кишечника и прямой кишки, при отягощенной наследственности по семейному аденоматозу и (или) злокачественным новообразованиям толстого кишечника и прямой кишки, при выявлении других медицинских показаний по результатам анкетирования, а также по назначению врача-терапевта, врача-уролога, врача-акушера-гинеколога в случаях выявления симптомов злокачественных новообразований толстого кишечника и прямой кишки);
5) колоноскопию (для граждан в случае подозрения на злокачественные новообразования толстого кишечника по назначению врача-хирурга или врача-колопроктолога);
6) эзофагогастродуоденоскопия (для граждан в случае подозрения на злокачественные новообразования пищевода, желудка и двенадцатиперстной кишки по назначению врача-терапевта);
7) рентгенографию легких, компьютерную томографию лёгких (для граждан в случае подозрения на злокачественные новообразования легкого по назначению врача-терапевта);
8) спирометрию (для граждан с подозрением на хроническое бронхолегочное заболевание, курящих граждан, выявленных по результатам анкетирования, - по назначению врача-терапевта);
9) осмотр (консультацию) врачом-акушером-гинекологом (для женщин в возрасте 18-ти лет и старше с выявленными патологическими изменениями по результатам скрининга на выявление злокачественных новообразований шейки матки, в возрасте от 40-ка до 75-ти лет с выявленными патологическими изменениями по результатам мероприятий скрининга, направленного на раннее выявление злокачественных новообразований молочных желез);
10) осмотр (консультация) врачом-оториноларингологом (для граждан в возрасте 65-ти лет и старше при наличии медицинских показаний по результатам анкетирования или приема (осмотра) врача-терапевта);
11) осмотр (консультация) врачом-офтальмологом (для граждан в возрасте 40-ка лет и старше, имеющих повышенное внутриглазное давление, и для граждан в возрасте 65-ти лет и старше, имеющих снижение остроты зрения, не поддающееся очковой коррекции, выявленное по результатам анкетирования);
12) проведение индивидуального или группового (школы для пациентов) углубленного профилактического консультирования в отделении (кабинете) медицинской профилактики (центре здоровья) для граждан:
а) с выявленной ишемической болезнью сердца, цереброваскулярными заболеваниями, хронической ишемией нижних конечностей атеросклеротического генеза или болезнями, характеризующимися повышенным кровяным давлением;
б) с выявленным по результатам анкетирования риском пагубного потребления алкоголя и (или) потребления наркотических средств и психотропных веществ без назначения врача;
в) для всех граждан в возрасте 65-ти лет и старше в целях коррекции выявленных факторов риска и (или) профилактики старческой астении;
г) при выявлении высокого относительного, высокого и очень высокого абсолютного сердечно-сосудистого риска, и (или) ожирения, и (или) гиперхолестеринемии с уровнем общего холестерина 8 ммоль/л и более, а также установленным по результатам анкетирования курению более 20-ти сигарет в день, риске пагубного потребления алкоголя и (или) риске немедицинского потребления наркотических средств и психотропных веществ;
13) приём (осмотр) врачом-терапевтом по результатам второго этапа диспансеризации, включающий установление (уточнение) диагноза, определение (уточнение) группы здоровья, определение группы диспансерного наблюдения (с учетом заключений врачей-специалистов), направление граждан при наличии медицинских показаний на дополнительное обследование, не входящее в объем диспансеризации, в том числе направление на осмотр (консультацию) врачом-онкологом при подозрении на онкологические заболевания;
14) приём (осмотр) врачом-терапевтом, по завершении исследований второго этапа диспансеризации, включающий установление (уточнение) диагноза, определение (уточнение) группы здоровья, определение группы диспансерного наблюдения (с учетом заключений врачей-специалистов), а также направление граждан при наличии медицинских показаний на дополнительное обследование, не входящее в объём диспансеризации, для получения специализированной, в том числе высокотехнологичной, медицинской помощи, на санаторно-курортное лечение (При проведении на втором этапе только углубленного профилактического консультирования прием (осмотр) врачом-терапевтом на втором этапе диспансеризации не проводится).
При наличии у гражданина документально подтверждённых результатов осмотров (консультаций) врачами-специалистами (фельдшером или акушеркой) (далее – осмотр), исследований или сведений об иных медицинских мероприятиях, входящих в объем диспансеризации согласно пунктам 13 и 14 настоящего Порядка, которые выполнялись в течение 12-ти месяцев, предшествующих месяцу проведения диспансеризации, решение о необходимости повторного осмотра, исследования или мероприятия в рамках диспансеризации принимается индивидуально с учетом всех имеющихся результатов обследования и состояния здоровья гражданина.
При выявлении у гражданина в процессе первого и (или) второго этапа диспансеризации медицинских показаний к проведению осмотров врачами-специалистами, исследований и мероприятий, не входящих в объем диспансеризации в соответствии с настоящим Порядком, они назначаются и выполняются с учетом положений порядков оказания медицинской помощи по профилю выявленного или предполагаемого заболевания (состояния) и стандартов медицинской помощи, утвержденных в соответствии с частью 2 статьи 37 Федерального закона N°323-ФЗ, а также клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи, разработанных и утвержденных в соответствии с частью 2 статьи 76 Федерального закона N°323-ФЗ.
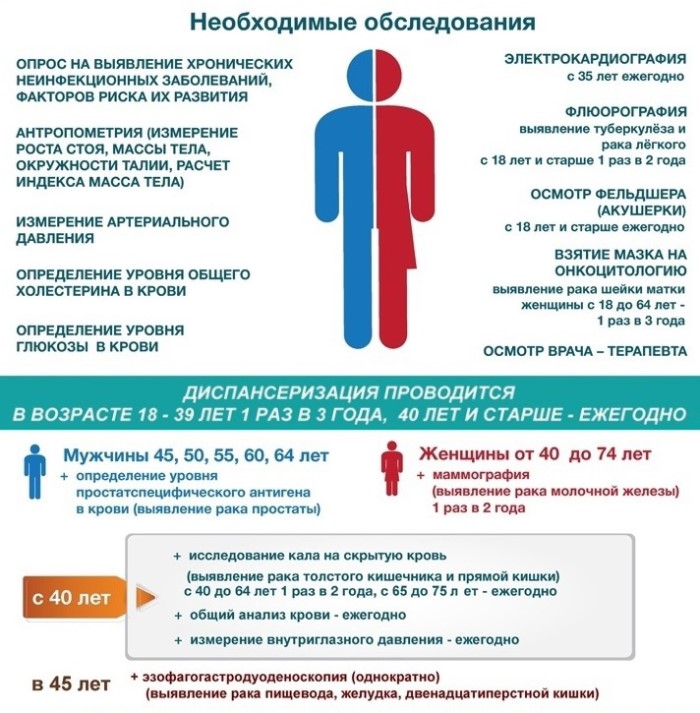
Профилактический медицинский осмотр включает в себя:
1) анкетирование граждан в возрасте 18-ти лет и старше 1 раз в год в целях:
а) сбора анамнеза, выявления отягощенной наследственности, жалоб, симптомов, характерных для следующих неинфекционных заболеваний и состояний: стенокардии, перенесенной транзиторной ишемической атаки или острого нарушения мозгового кровообращения, хронической обструктивной болезни легких, заболеваний желудочно-кишечного тракта;
б) определения факторов риска и других патологических состояний и заболеваний, повышающих вероятность развития хронических неинфекционных заболеваний: курения, риска пагубного потребления алкоголя, риска потребления наркотических средств и психотропных веществ без назначения врача, характера питания, физической активности;
в) выявления у граждан в возрасте 65-ти лет и старше риска падений, жалоб, характерных для остеопороза, депрессии, сердечной недостаточности, некоррегированных нарушений слуха и зрения;
2) расчёт на основании антропометрии (измерение роста, массы тела, окружности талии) индекса массы тела, для граждан в возрасте 18-ти лет и старше 1 раз в год;
3) измерение артериального давления на периферических артериях для граждан в возрасте 18-ти лет и старше 1 раз в год;
4) исследование уровня общего холестерина в крови (допускается использование экспресс-метода) для граждан в возрасте 18-ти лет и старше 1 раз в год;
5) определение уровня глюкозы в крови натощак (допускается использование экспресс-метода) для граждан в возрасте 18-ти лет и старше 1 раз в год;
6) определение относительного сердечно-сосудистого риска у граждан в возрасте от 18-ти до 39-ти лет включительно 1 раз в год;
7) определение абсолютного сердечно-сосудистого риска* у граждан в возрасте от 40-ка до 64-х лет включительно 1 раз в год;
8) флюорографию лёгких или рентгенографию легких для граждан в возрасте 18-ти лет и старше 1 раз в 2 года**;
9) электрокардиографию в покое при первом прохождении профилактического медицинского осмотра, далее в возрасте 35-ти лет и старше 1 раз в год;
10) измерение внутриглазного давления при первом прохождении профилактического медицинского осмотра, далее в возрасте 40-ка лет и старше 1 раз в год;
11) осмотр фельдшером (акушеркой) или врачом акушером-гинекологом женщин в возрасте от 18-ти до 39-ти лет 1 раз в год;
12) приём (осмотр) по результатам профилактического медицинского осмотра, в том числе осмотр на выявление визуальных и иных локализаций онкологических заболеваний, включающий осмотр кожных покровов, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфатических узлов, фельдшером фельдшерского здравпункта или фельдшерско-акушерского пункта, врачом-терапевтом или врачом по медицинской профилактике отделения (кабинета) медицинской профилактики или центра здоровья.
--------------------------------
<*> Сердечно-сосудистый риск определяется по шкале сердечно-сосудистого риска SCORE, при этом у граждан, имеющих сердечно-сосудистые заболевания атеросклеротического генеза, сахарный диабет второго типа и хроническое заболевание почек, уровень абсолютного сердечно-сосудистого риска по шкале риска SCORE не определяется и расценивается как очень высокий вне зависимости от показателей шкалы.
<**> Не проводится, если гражданину в течение предшествующего календарного года проводилась флюорография, рентгенография (рентгеноскопия) или компьютерная томография органов грудной клетки.
Для оптимизации проведения диспансеризации и профилактических осмотров утверждён план-график работы поликлиники в субботние дни, график выездной деятельности мобильной бригады.
Образцы анкет для граждан
-
Анкета для граждан в возрасте до 65-ти лет на выявление хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача
-
Анкета для граждан в возрасте 65-ти лет и старше на выявление хронических неинфекционных заболеваний, факторов риска, старческой астении
Кому в 2024 году нужно пройти диспансеризацию
В 2024 году в соответствии с Приказом МЗ РФ N°404н от 27.04.2021 профилактические медицинские осмотры проводятся ежегодно в возрасте 18-ти лет и старше, диспансеризация в 2024 г. проводится в отношении лиц 2006, 2003, 2000, 1997, 1994, 1991, 1988, 1985 годов рождения и граждан в возрасте 40-ка лет и старше, подлежащих прохождению диспансеризации ежегодно. Попасть на программу диспансеризации, в том числе углубленную, можно, если в этот период вам исполняется количество лет, кратное трём: 18, 21, 24, 27, 30, 33, 36, 39, а также если вам 40 и больше лет.
После прохождения диспансеризации врач-терапевт определит вашу группу здоровья и даст индивидуальные рекомендации по его сохранению.
Результаты диспансеризации и профилактических медицинских осмотров за I–IV квартал 2023 года
Показатели |
I-квартал |
II-й квартал |
III-й квартал |
IV-й квартал |
Количество лиц, прошедших диспансеризацию и профилактические медицинские осмотры |
794 |
1021 |
1056 |
1140 |
Процент прошедших диспансеризацию от лиц, подлежащих диспансеризации в 2023 г.
|
20,3 |
46,4 |
73,43 |
102,6 |
Количество человек, прошедших I-й этап диспансеризации |
794 |
1021 |
1056 |
1140 |
Количество человек, прошедших II-й этап диспансеризации |
270 |
378 |
554 |
642 |
Процент лиц с 1-й группой здоровья |
27,3 |
26,25 |
31,16 |
28,95 |
Процент лиц с 2-й группой здоровья |
5,8 |
9,99 |
6,72 |
5,53 |
Процент лиц с 3-й группой здоровья |
66,9 |
63,76 |
62,12 |
65,52 |
Углубленную диспансеризацию (лица, переболевшие новой коронавирусной инфекцией) прошли 204 человека.
График прохождения диспансеризации