Информация об аборте
26.07.2024
617
0
Информация о внутриутробном развитии ребёнка; негативном влиянии искусственного прерывания беременности на организм женщины; осложнениях после аборта.
Содержание страницы:
для перехода к нужному разделу — кликните по стрелке
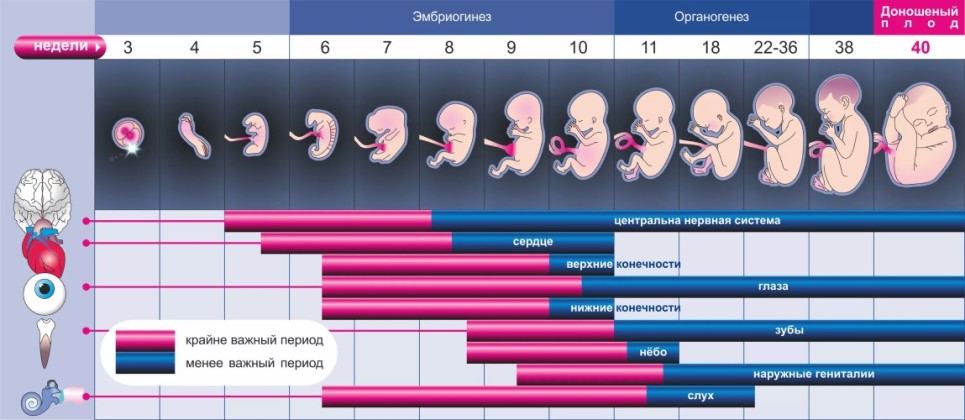
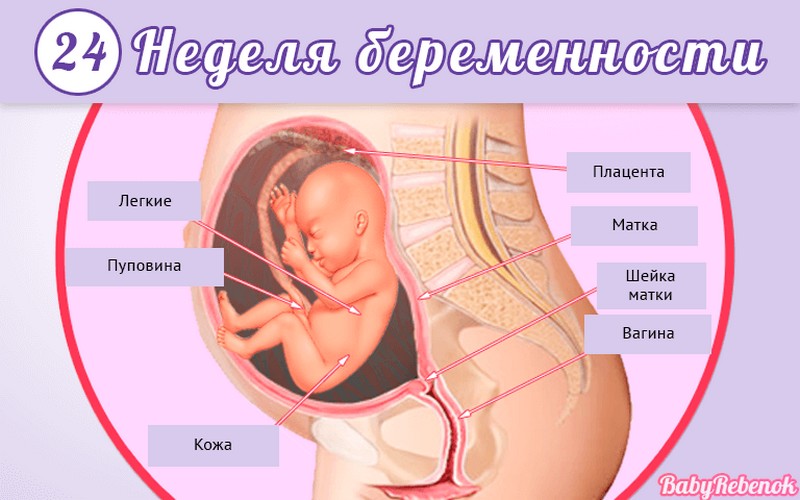
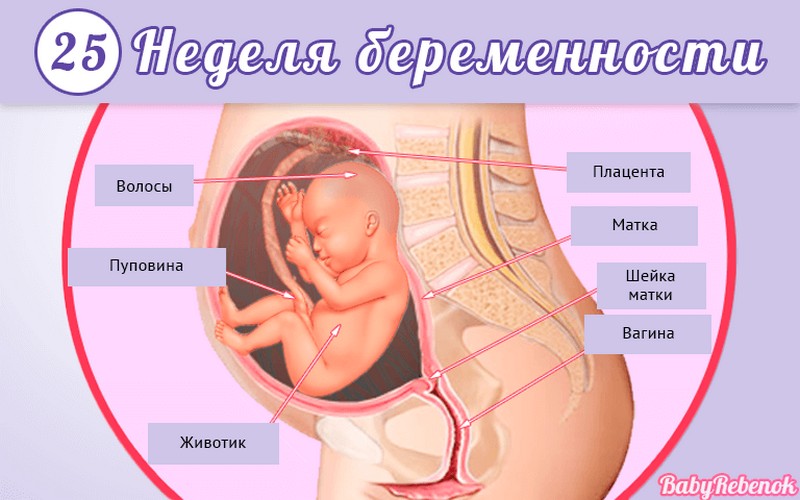
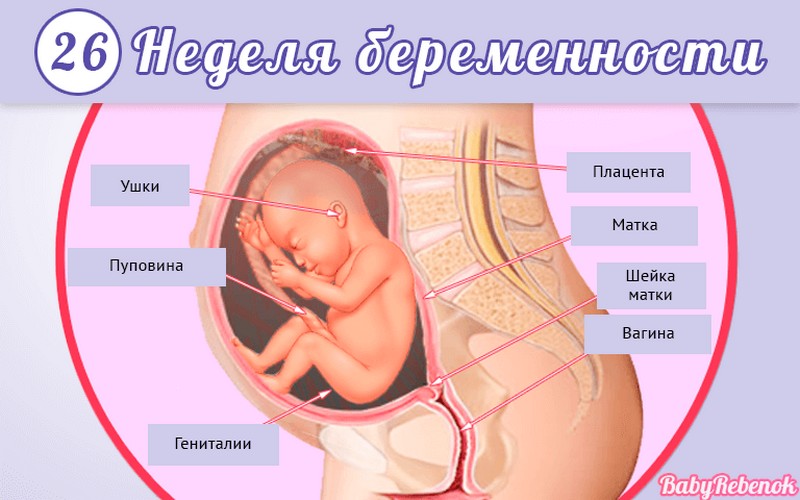
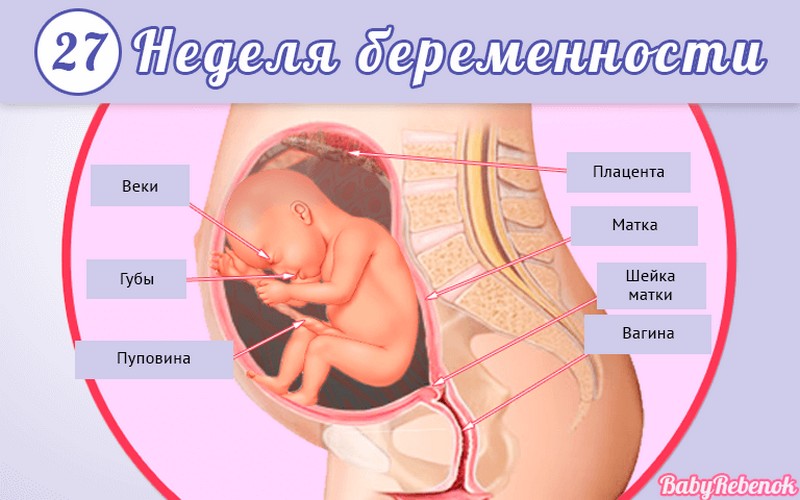
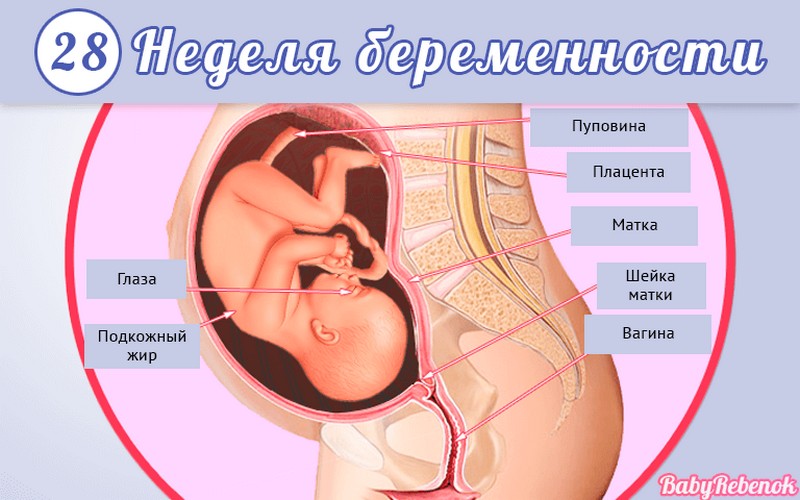
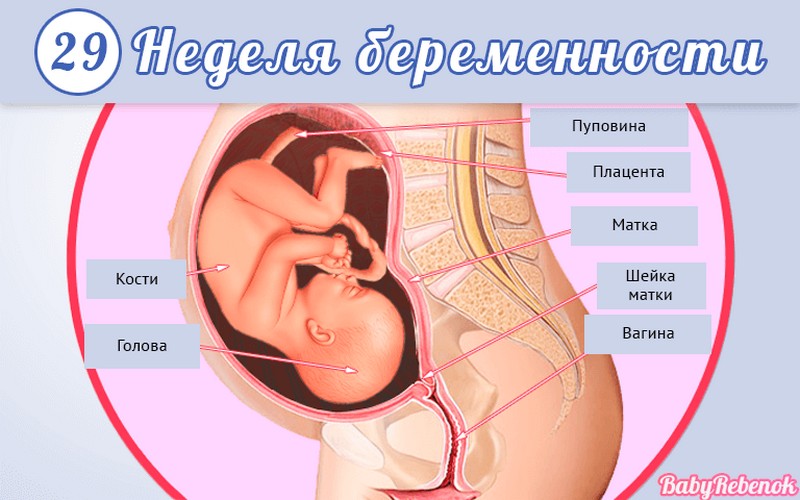
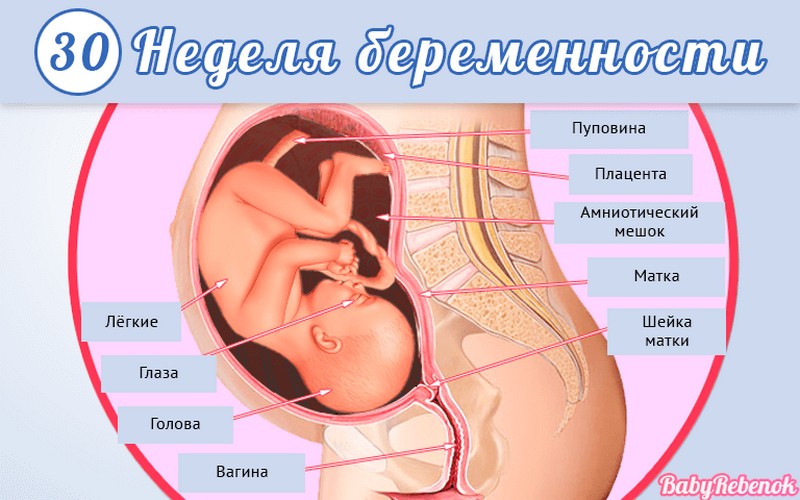
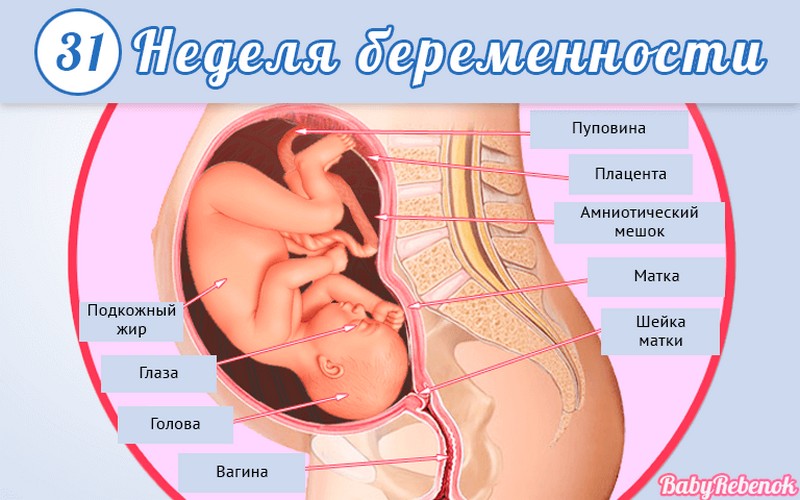
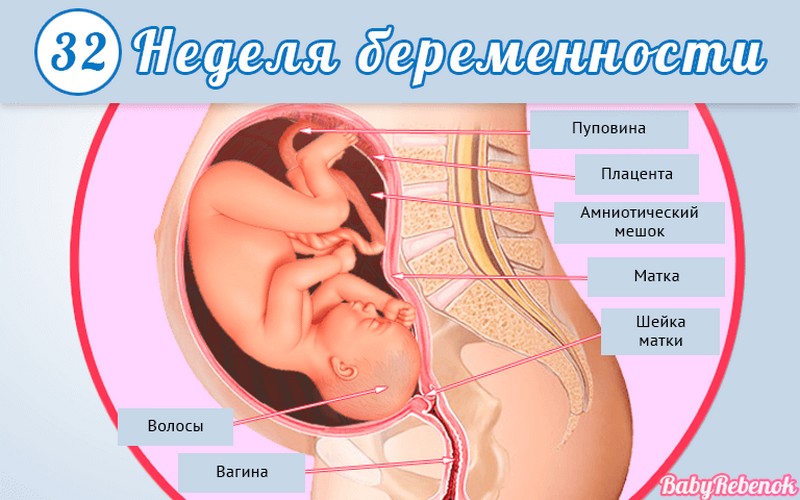
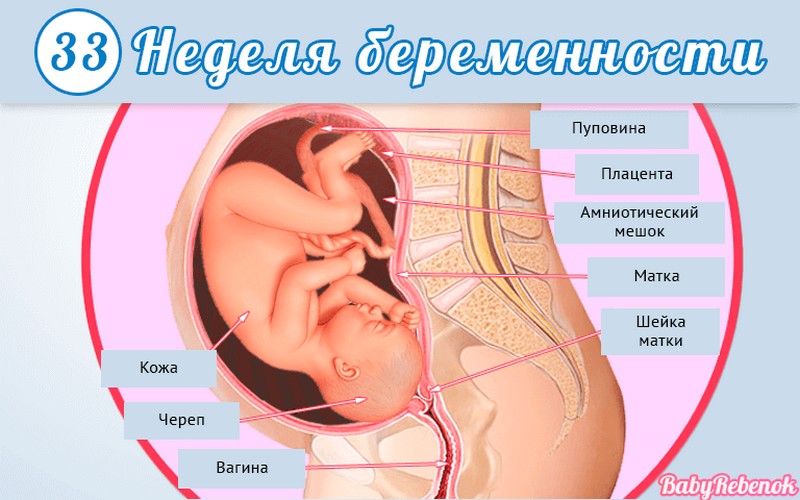
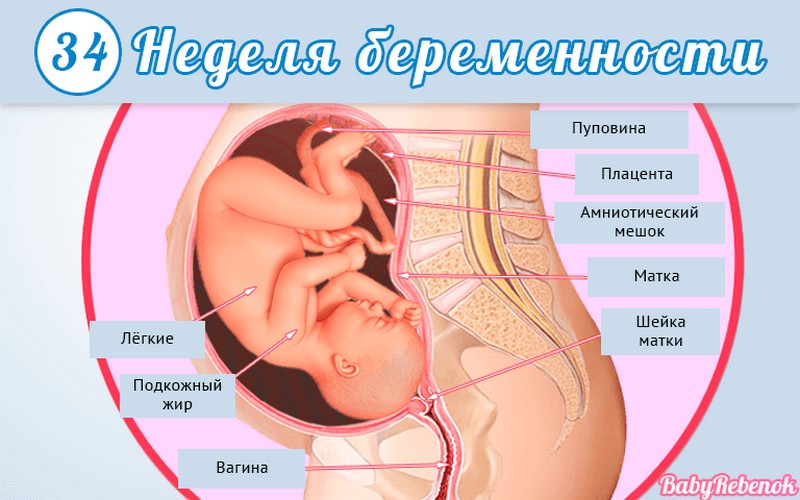
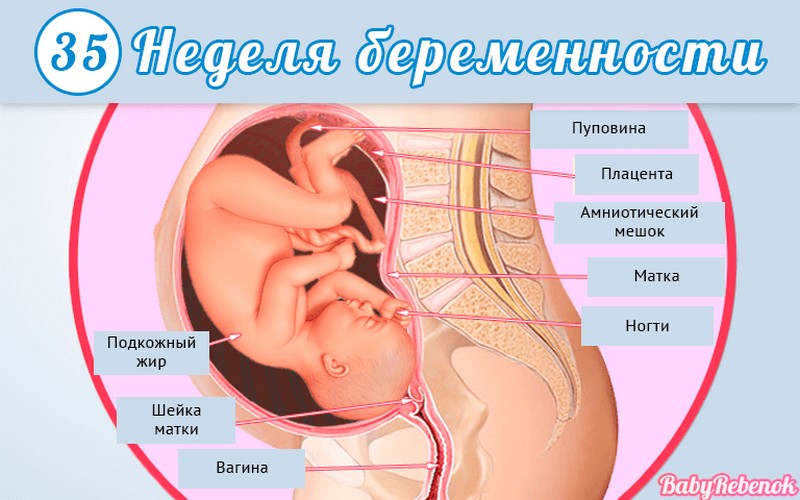
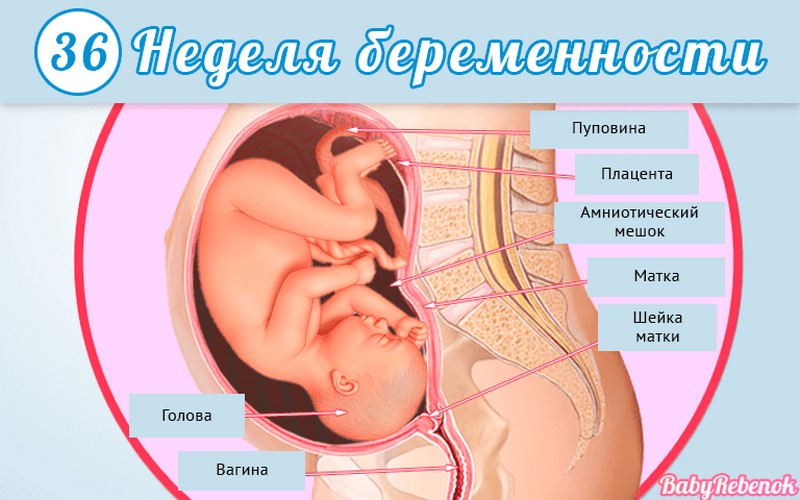
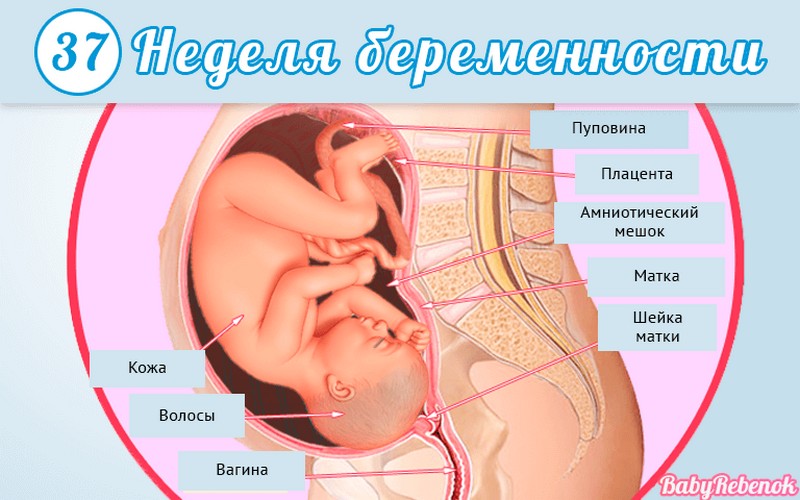
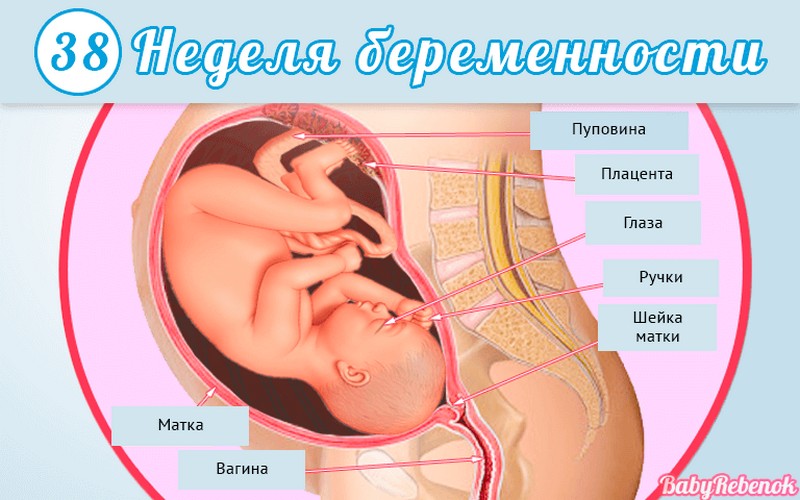
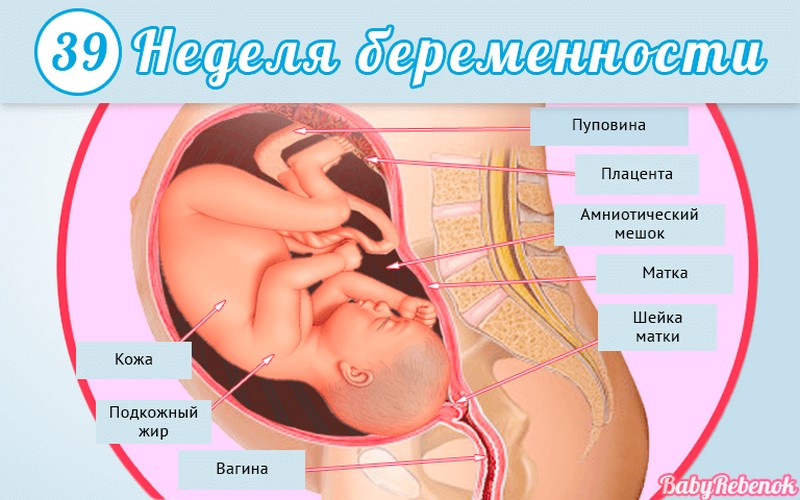
1. Внутриутробное развитие ребёнка по неделям беременности
2. Медицинская помощь при искусственном прерывании беременности
3. Негативное влияние искусственного аборта на организм женщины
4. Сведения о высокой вероятности бесплодия после искусственного аборта
5. Осложнения после искусственного аборта
6. Обязательное ультразвуковое исследование органов малого таза
7. Анкета для выявления причины аборта для женщин в состоянии репродуктивного выбора
8. Видеоматериалы
9. Инфографика
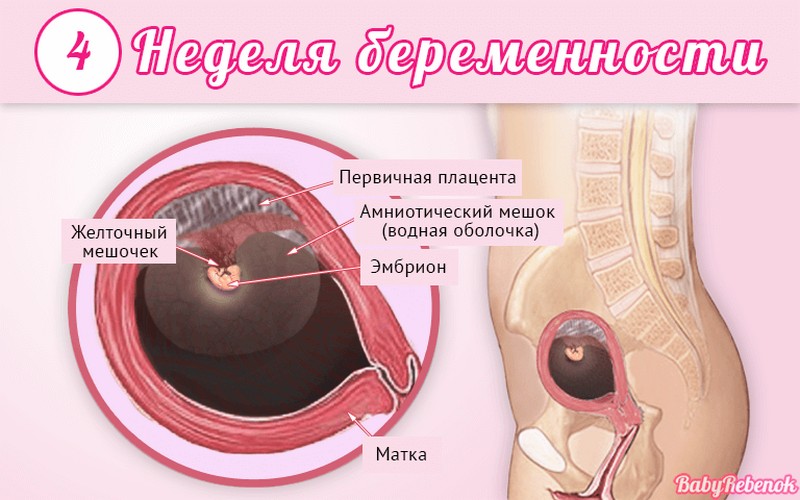
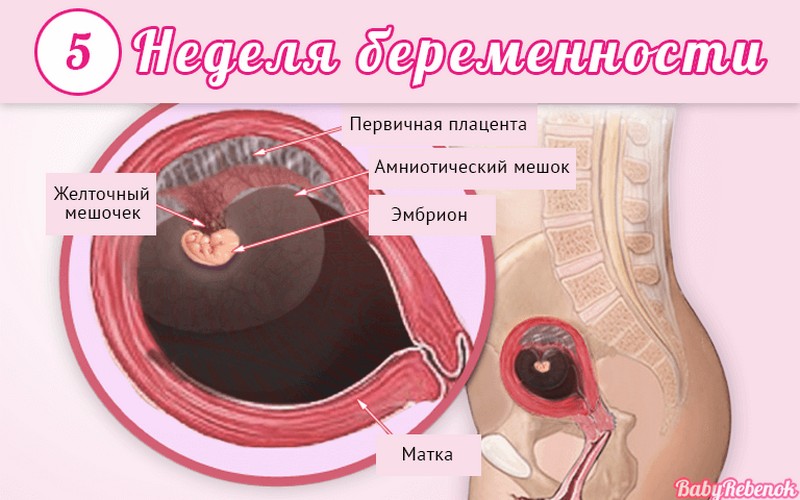
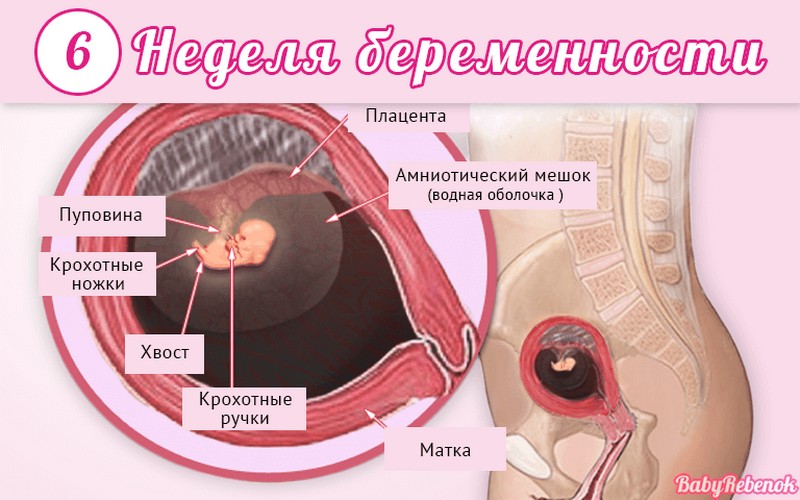
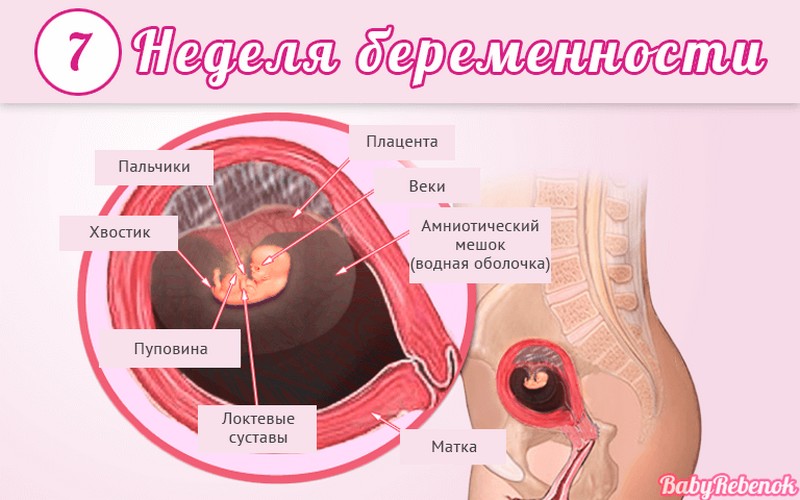
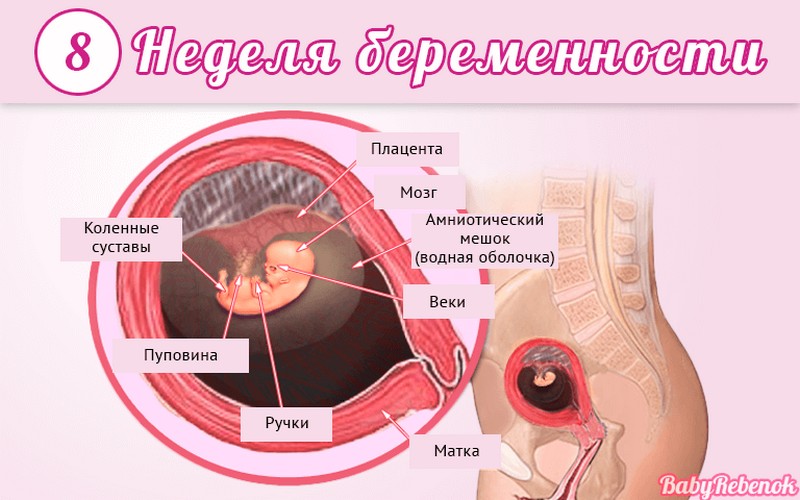
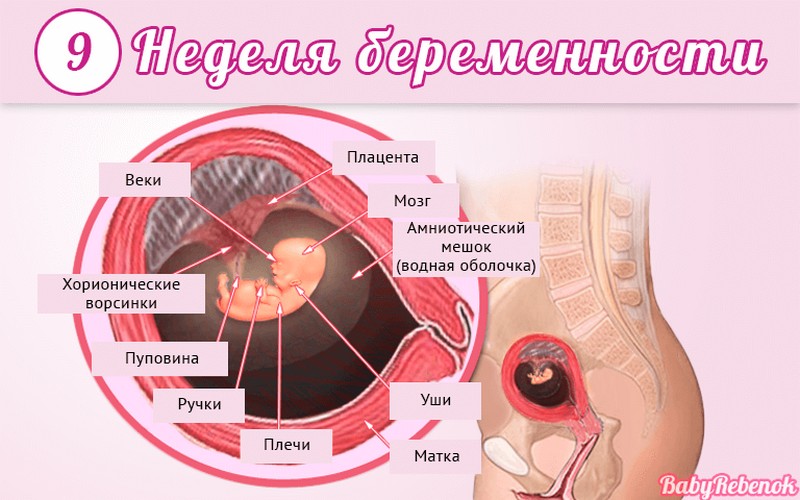
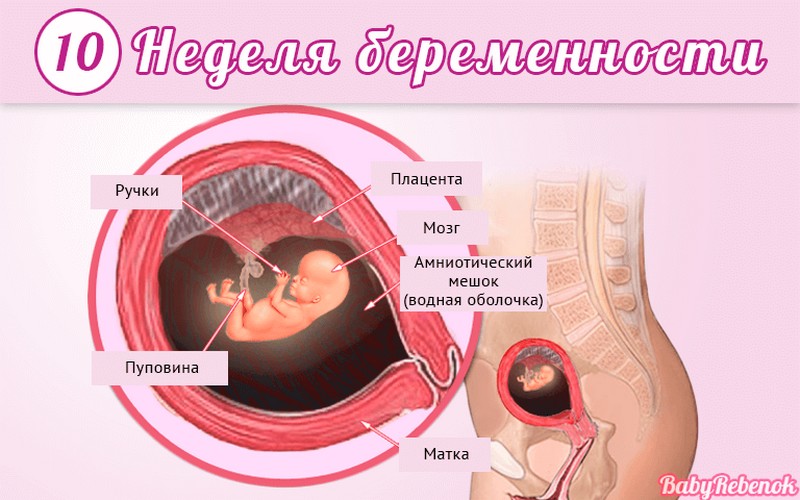
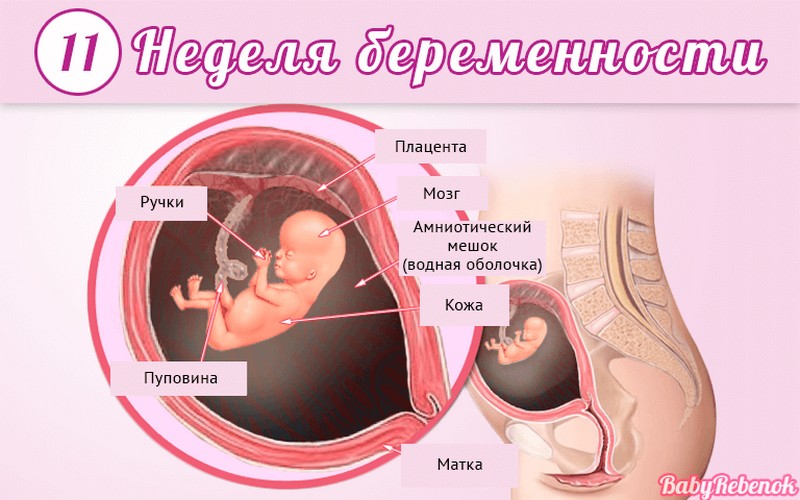
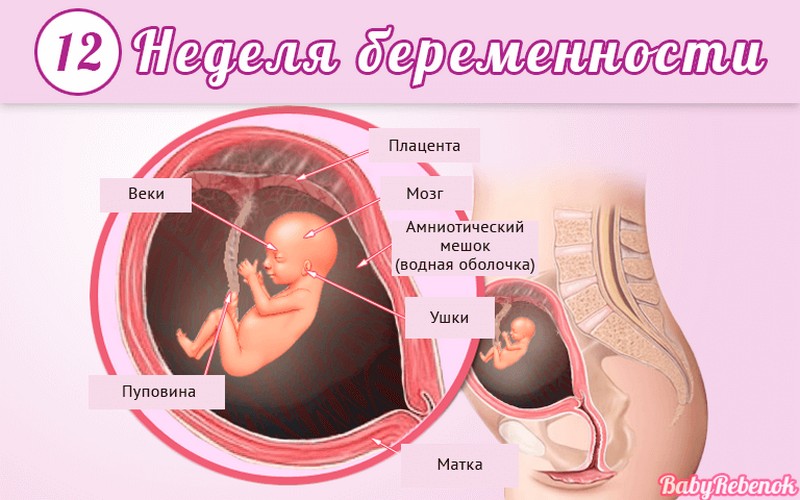
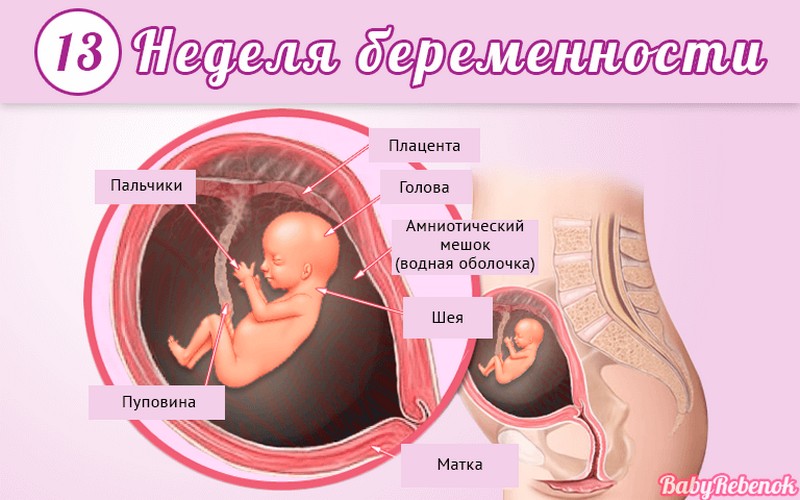
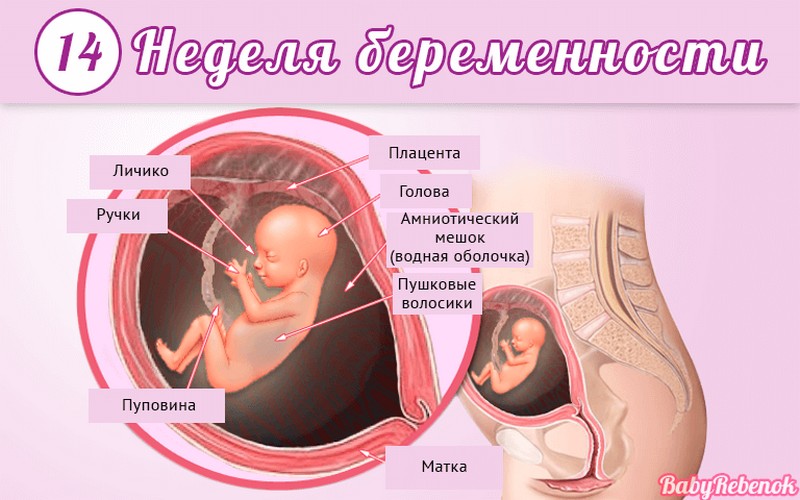
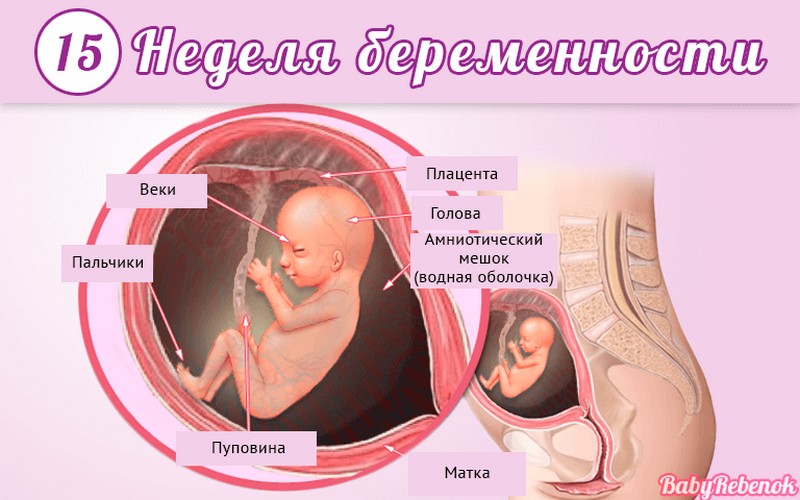
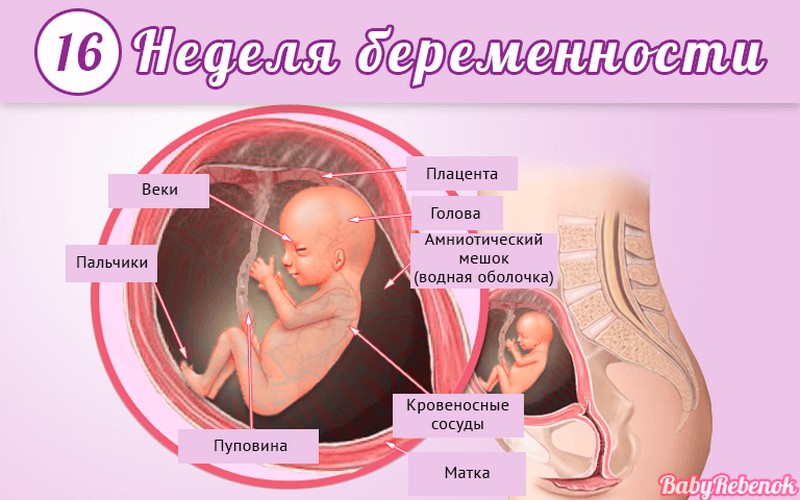
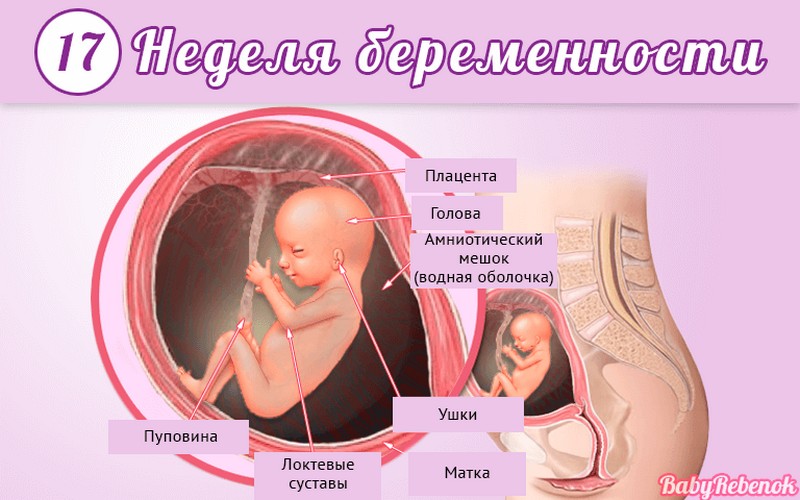
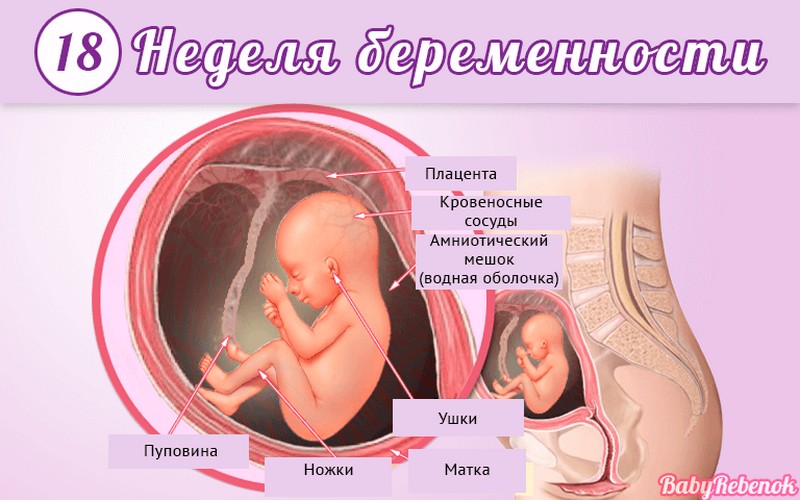
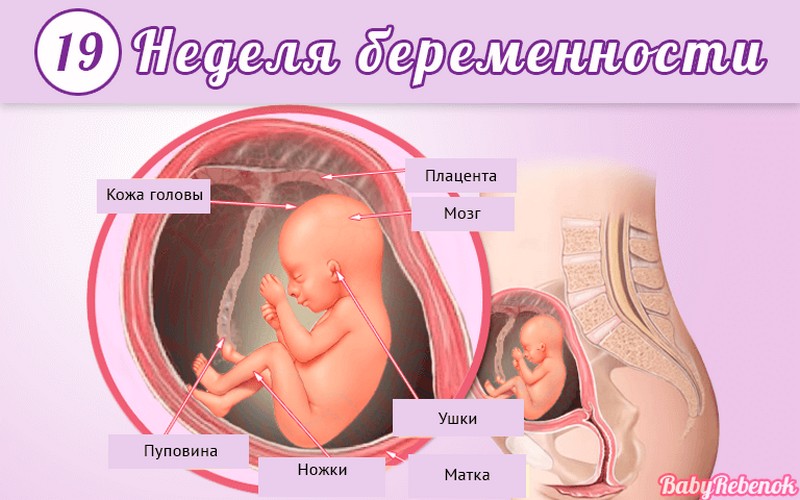
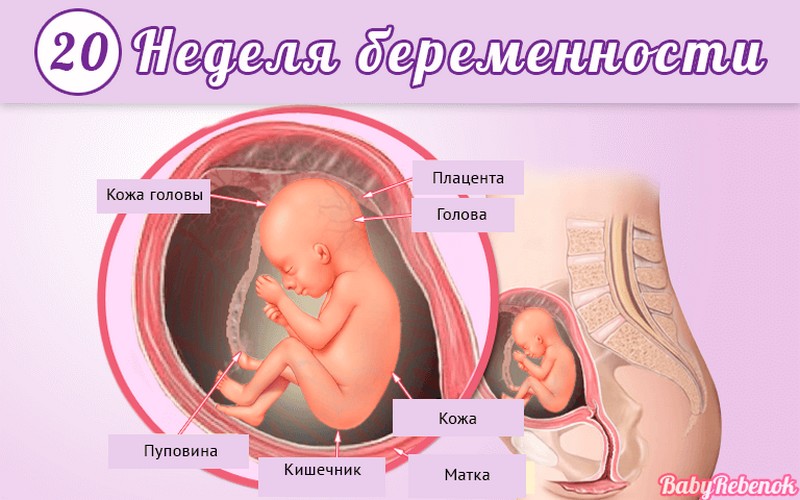
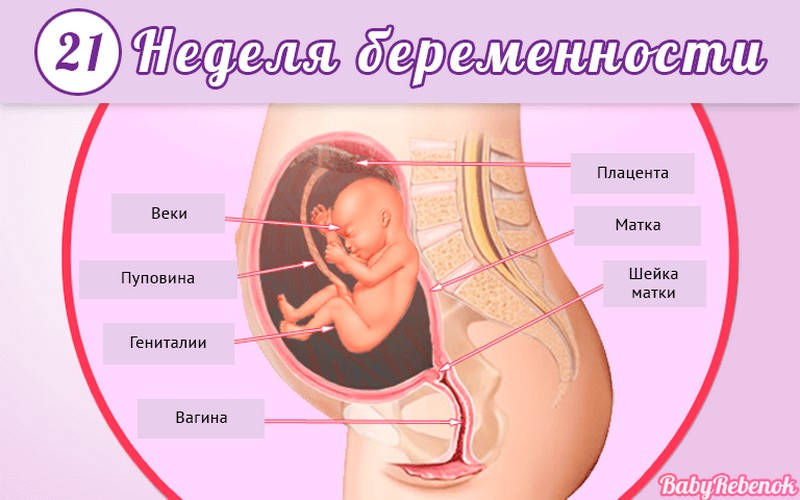
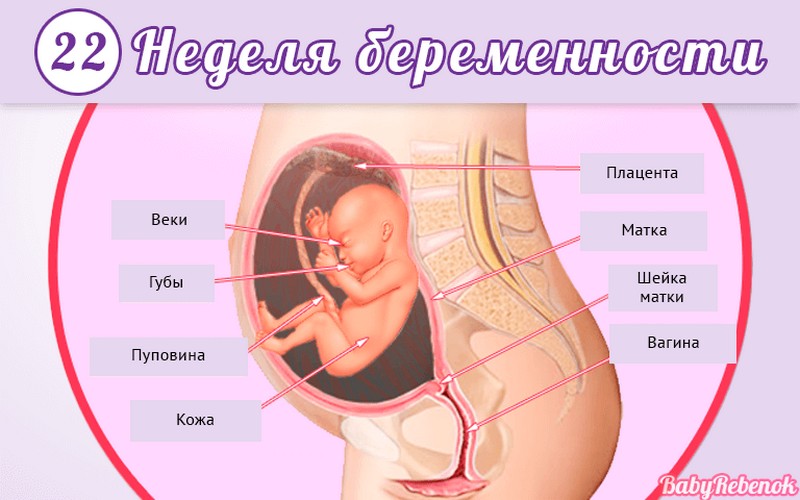
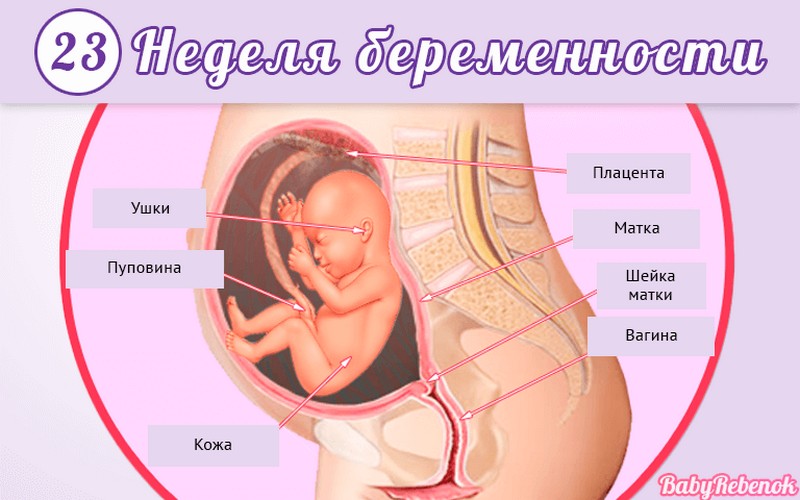
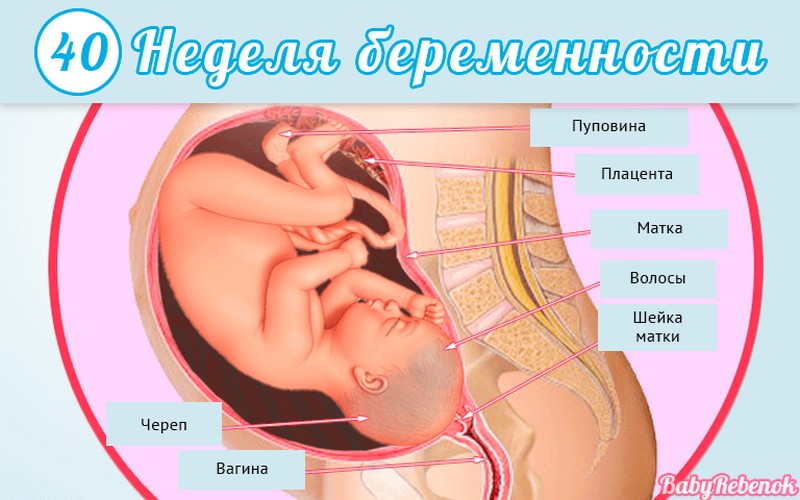
Внутриутробное развитие ребёнка по неделям беременности
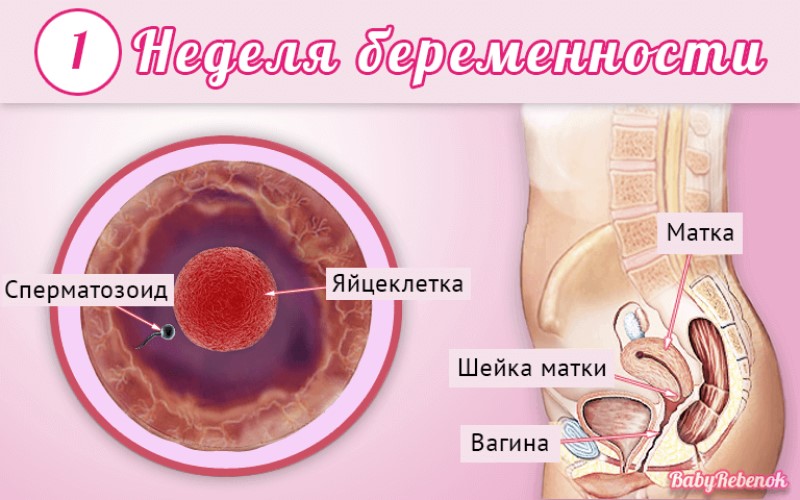
 С момента зачатия, когда сливаются две половые клетки — мужская и женская, очень многое уже предопределено. В этот момент определяется пол малыша (слияние хромосом по типу ХХ гарантирует развитие девочки, а XY — мальчика).
С момента зачатия, когда сливаются две половые клетки — мужская и женская, очень многое уже предопределено. В этот момент определяется пол малыша (слияние хромосом по типу ХХ гарантирует развитие девочки, а XY — мальчика).
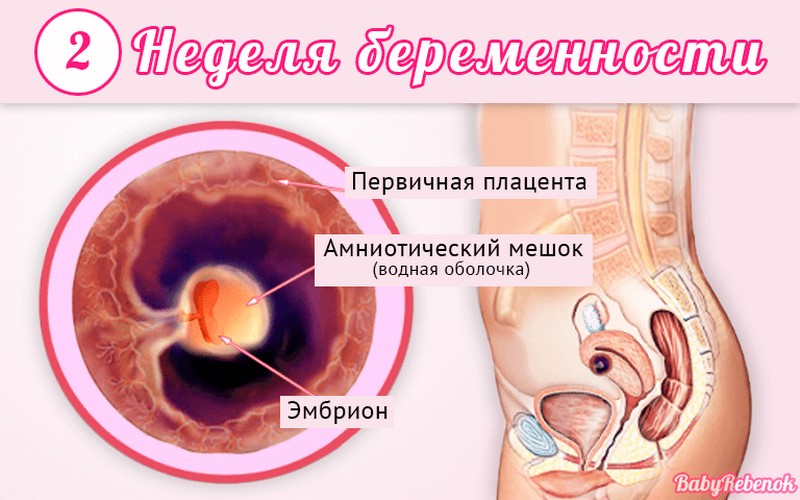
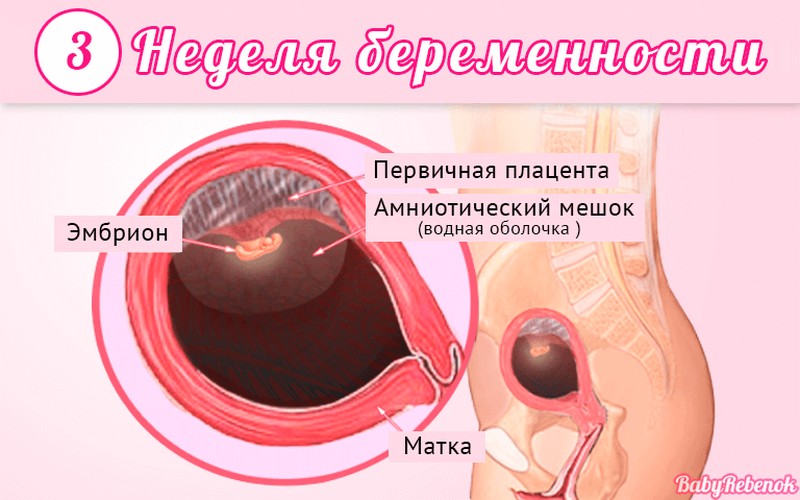
Длится беременность в среднем 40 акушерских недель. Эмбриональные недели — время, которое малыш фактически существует (с момента зачатия), а акушерскими считают время от первого дня последней в цикле зачатия менструации.
После имплантации начинается эмбриональный период, который длится 8 недель; с 10-й акушерской недели начинается фетальный период. В эмбриональном периоде закладываются все органы и системы, в фетальном они лишь растут и увеличиваются в размерах.
Факторы, влияющие на развитие плода, многогранны: это и здоровье женщины, и наследственность родителей, и вредные привычки (курение, алкоголь), и состояние экологии в местности проживания будущей мамы, и её социальное положение (питание, обеспеченность витаминами), и доступность медицинской помощи и многое другое.
Медицинская помощь при искусственном прерывании беременности
Оказание медицинской помощи женщинам при искусственном прерывании беременности регламентируется Приказом Министерства здравоохранения Российской Федерации от 20.10.2020 N°1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология».
Предлагаем вашему вниманию выдержку из Приложения N°1 «Порядок оказания медицинской помощи по профилю «акушерство и гинекология» вышеуказанного документа.
IX. Оказание медицинской помощи женщинам при искусственном прерывании беременности
89. Медицинская помощь женщинам при искусственном прерывании беременности оказывается в рамках первичной специализированной медико-санитарной помощи и специализированной медицинской помощи в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (искусственному прерыванию беременности)».
90. Медицинская помощь при искусственном прерывании беременности оказывается в амбулаторных условиях, условиях дневного стационара или стационарных условиях.
При искусственном прерывании беременности в амбулаторных условиях и условиях дневного стационара, в случае возникновения медицинских показаний для оказания медицинской помощи, требующей круглосуточного медицинского наблюдения, пациентка эвакуируется в медицинские организации соответствующего профиля и группы (уровня) для дальнейшего оказания медицинской помощи в стационарных условиях.
91. Оказание медицинской помощи при искусственном прерывании беременности проводится на основе информированного добровольного согласия (ИДС) по форме, утверждённой Приказом Министерства здравоохранения Российской Федерации от 07.04.2016 N°216н «Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины».
Искусственное прерывание беременности у несовершеннолетних младше 15-ти лет, а также несовершеннолетних больных наркоманией младше 16-ти лет, проводится на основе ИДС одного из родителей или иного законного представителя.
92. Обследование и подготовка пациентов для оказания медицинской помощи при искусственном прерывании беременности осуществляется на основе клинических рекомендаций и с учётом стандартов медицинской помощи.
Обследование женщин проводится в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)», «акушерству и гинекологии (искусственному прерыванию беременности)».
93. Для получения направления на искусственное прерывание беременности женщина обращается к врачу – акушеру-гинекологу, а в случае его отсутствия — к врачу общей практики (семейному врачу), медицинскому работнику фельдшерско-акушерского пункта, фельдшерских здравпунктов.
94. При первичном обращении женщины с целью искусственного прерывания беременности врач – акушер-гинеколог, а в случае его отсутствия — врач общей практики (семейный врач), медицинский работник фельдшерско-акушерского пункта, фельдшерских здравпунктов направляет беременную на основе ИДС в кабинет медико-социальной помощи женской консультации (Центр медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) для консультирования психологом (медицинским психологом, специалистом по социальной работе). При отсутствии кабинета медико-социальной помощи (Центра медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) консультирование проводит медицинский работник с высшим или средним медицинским образованием, прошедший повышение квалификации по психологическому доабортному консультированию.
95. Правила организации деятельности Центра медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации, рекомендуемые штатные нормативы и стандарт оснащения Центра медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации, определены в приложениях N 47 - 49 к настоящему Порядку.
96. Врач – акушер-гинеколог при обращении женщины за направлением на искусственное прерывание беременности производит обследование для определения срока беременности и исключения медицинских противопоказаний к искусственному прерыванию беременности.
При наличии противопоказаний (заболеваний, состояний, при которых прерывание беременности или наносит серьёзный ущерб здоровью женщины или представляет угрозу для её жизни) вопрос решается индивидуально консилиумом врачей с учётом срока беременности и места прерывания беременности.
97. Искусственное прерывание беременности по желанию женщины проводится:
-
не ранее 48-ми часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности 4–7-я неделя, при сроке беременности 11–12-я неделя, но не позднее окончания 12-й недели беременности;
-
не ранее 7-ми дней с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности 8–10-я неделя беременности1.
98. Искусственное прерывание беременности в зависимости от срока беременности может быть проведено с использованием медикаментозного или хирургического метода на основе ИДС женщины.
99. Для прерывания беременности сроком до 12-ти недель могут использоваться как хирургический, так и медикаментозный методы.
Прерывание беременности в сроки, предусмотренные клиническими рекомендациями медикаментозным методом, проводится врачом – акушером-гинекологом в амбулаторных условиях или в условиях дневного стационара с обязательным наблюдением женщины не менее 1,5–2 часов после приёма лекарственных препаратов. При медикаментозном методе прерывания беременности используются лекарственные препараты, зарегистрированные на территории Российской Федерации, в соответствии с инструкциями по медицинскому применению препаратов.
Прерывание беременности в сроке до 12-ти недель хирургическим методом проводится врачом – акушером-гинекологом в условиях дневного стационара и стационарных условиях. Продолжительность наблюдения женщины в условиях дневного стационара после произведенного без осложнений прерывания беременности определяется лечащим врачом с учетом состояния женщины и составляет 3–4 часа.
Искусственное прерывание беременности при сроке до 12-ти недель у женщин с клинически значимыми признаками истончения рубца на матке, миомой матки больших размеров, аномалиями развития половых органов, при наличии тяжёлых соматических заболеваний производится врачом – акушером-гинекологом в стационарных условиях.
100. Для прерывания беременности сроком более 12-ти недель рекомендуется как медикаментозный, так и хирургический методы.
Искусственное прерывание беременности по медицинским показаниям при сроке до 22-х недель беременности проводится врачом – акушером-гинекологом в условиях гинекологического отделения многопрофильной больницы, имеющей возможность оказания специализированной (в т. ч. реанимационной) помощи женщине (при обязательном наличии врачей-специалистов соответствующего профиля, по которому определены показания для искусственного прерывания беременности) и/или в условиях обсервационного отделения акушерского стационара.
Прерывание беременности (родоразрешение) по медицинским показаниям при сроке беременности более 22-х недель проводится врачом – акушером-гинекологом в условиях акушерского стационара, имеющего возможность оказания специализированной (в т. ч. реанимационной) помощи женщине с учётом основного заболевания и новорождённому, в т. ч. с низкой и экстремально низкой массой тела. При проведении фетоцида допустимо прерывание беременности сроком более 22-х недель в гинекологическом отделении.
101. Основанием для искусственного прерывания беременности по социальному показанию в сроке беременности более 12-ти недель является документ, подтверждающий наличие социального показания для искусственного прерывания беременности.
102. Для подтверждения наличия медицинских показаний для искусственного прерывания беременности в соответствии с утвержденным перечнем2 формируется врачебная комиссия с привлечением врачей специалистов медицинских организаций акушерского профиля третьей группы (уровня) (в т. ч. — дистанционно) в составе врача – акушера-гинеколога, врача-специалиста по профилю основного заболевания (состояния) беременной женщины, являющегося медицинским показанием для искусственного прерывания беременности и руководителя медицинской организации (далее — Комиссия).
Персональный состав Комиссии и порядок её деятельности определяется руководителем медицинской организации.
Заключение Комиссии о наличии у беременной женщины заболевания (состояния), являющегося показанием для проведения искусственного прерывания беременности, оформляется письменно и заверяется подписями членов Комиссии.
103. Искусственное прерывание беременности осуществляется с обязательным обезболиванием на основе ИДС женщины.
104. После искусственного прерывания беременности женщинам с резус-отрицательной принадлежностью крови независимо от метода прерывания беременности проводится иммунизация иммуноглобулином человека антирезус Rho(D) человека в соответствии с инструкцией по медицинскому применению лекарственного препарата.
105. После искусственного прерывания беременности с каждой женщиной проводится консультирование, в процессе которого пациентка информируется о признаках возможных осложнений, при появлении которых ей следует незамедлительно обратиться к врачу; предоставляются рекомендации о режиме, гигиенических мероприятиях, возможной реабилитации, а также по вопросам профилактики абортов и необходимости сохранения и вынашивания следующей беременности.
106. После искусственного прерывания беременности контрольный осмотр врача – акушера-гинеколога при отсутствии жалоб проводится через 9–15 дней.
1 Часть 3 статьи 56 Федерального закона от 21.11.2011 N°323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
2 Часть 6 статьи 56 Федерального закона от 21.11.2011 N°323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
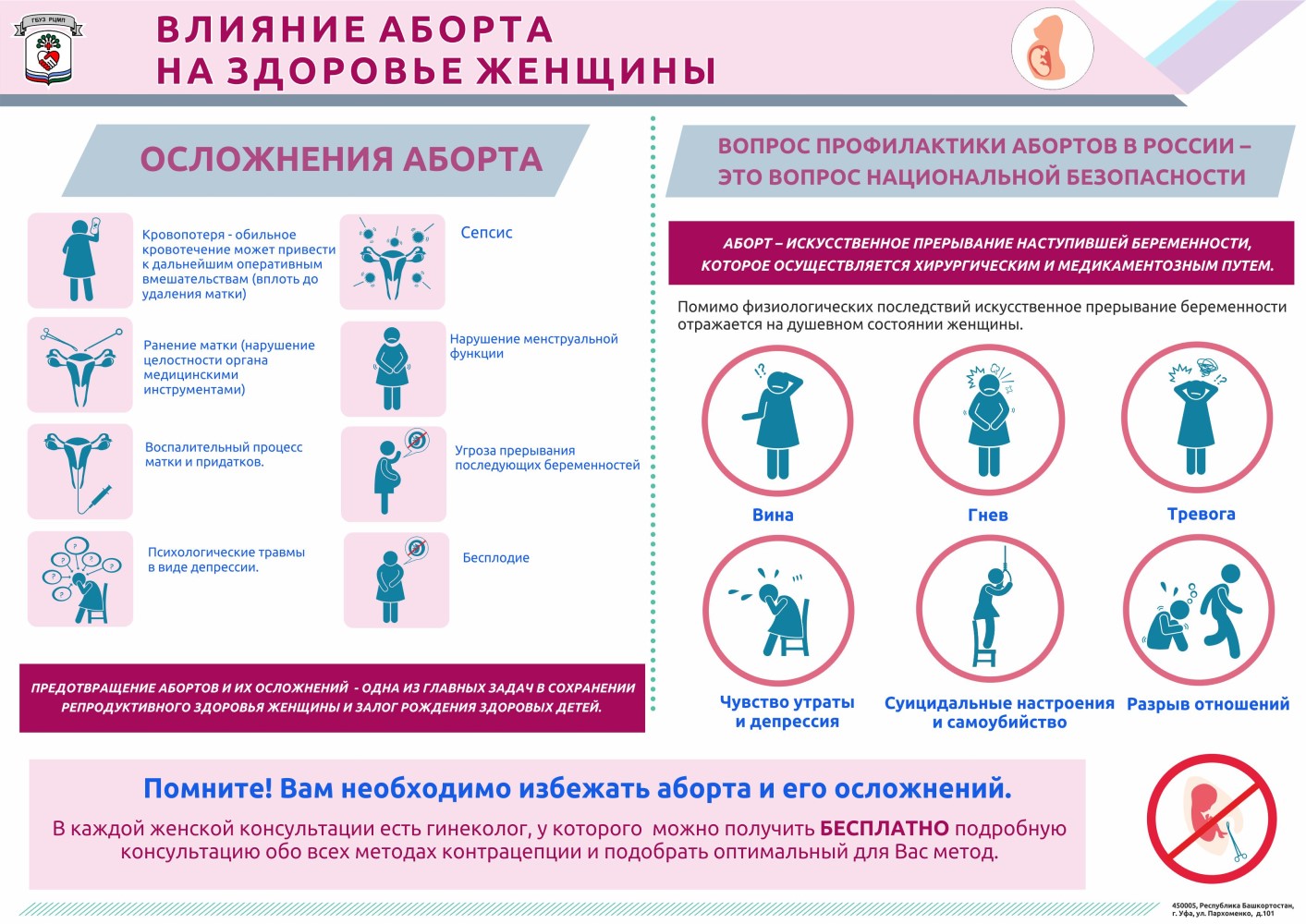
Негативное влияние искусственного аборта на организм женщины
Искусственное прерывание беременности или медицинский аборт — прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных или хирургических методов.
Медикаментозный метод — прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных методов. Данный метод является безопасным и эффективным методом прерывания беременности в амбулаторных условиях. Эффективность метода на сроке беременности до 10-ти недель составляет 94–98%.
Любой аборт, как серьёзное медицинское вмешательство, неизбежно несёт за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определённого метода прерывания беременности.
При медикаментозном аборте
Медикаментозное прерывание беременности считается наиболее безопасным, однако и оно несёт в себе риски:
-
маточные кровотечения, требующие проведения инструментального опорожнения матки в стационаре (вакум-аспирации полости матки) и применения сокращающих матку средств;
-
неполный аборт (остатки плодного яйца удаляются также с помощью вакуум-аспирации полости матки в стационаре);
-
инфекционные осложнения (риск развития их составляет менее 1% случаев);
-
прогрессирование беременности в ситуации, когда не произошло отторжение плодного яйца.
При вакуумном и хирургическом аборте
▼ Ранние осложнения
Возникают непосредственно во время процедуры и в первые сутки послеоперационного периода:
-
кровотечение во время процедуры — может случиться при нарушении свёртывающей системы крови у пациентки, а также при отсутствии должного сокращения стенок матки в ходе процедуры. Плохо сокращаются стенки много раз рожавшей или перенесшей большое количество абортов матки (неполноценная мышечная ткань). Такое состояние требует применения больших доз сокращающих матку препаратов, в очень редких случаях при невозможности остановки кровотечения матку удаляют. При нарушениях свёртывающей системы крови проводят возмещение факторов свёртывания путём применения препаратов или переливания крови;
-
перфорация матки (случайный прокол) при проведении вакуумного аборта возникает редко, так как не используются острые инструменты. Тем не менее, хоть и редко, но такое может произойти при расширении шейки матки или исследовании длины полости матки перед процедурой с помощью маточного зонда;
-
при проведении выскабливания с помощью острой кюретки риск перфорации стенки матки увеличивается. Острым инструментом можно пройти через стенку матки и ранить прилежащие петли кишечника, мочевой пузырь. В данном случае операция аборта заканчивается переходом на полостную операцию (для ушивания раны кишечника, к примеру, или остановки кровотечения из перфорированной стенки матки);
-
непосредственно при проведении процедуры может возникнуть аллергическая реакция на препараты для наркоза;
-
при расширении шеечного канала может быть травмирована шейка матки.
▼ Поздние осложнения
Могут наблюдаться в течение недели, нескольких месяцев после операции:
-
после проведения аборта в норме кровянистые выделения продолжаются ещё несколько дней. Иногда после аборта и расширения шейки матки шеечный канал закрывается слишком рано, кровь скапливается в полости матки и возникает так называемое осложнение гематометра. Такое осложнение можно заподозрить, если на следующий день после проведения аборта женщина жалуется на резкие боли внизу живота и отмечает прекращение кровянистых выделений из половых путей в первый же вечер. Гематометра также видна на УЗИ (полость матки забита сгустками крови, а шейка закрыта). В зависимости от объёма скопившейся крови данная ситуация разрешается с помощью медикаментов или повторного расширения шеечного канала и вакуум-аспирации сгустков. Профилактировать данное осложнение можно приёмом спазмолитиков в вечер после проведения аборта (например, 1-2-3 таблетки дротаверина или но-шпа);
-
длительное кровотечение, а также боли в нижней части живота могут свидетельствовать о том, что процедура была выполнена не полностью и в полости матки остались зародышевые элементы, что может инициировать серьёзные воспалительные процессы. В случае неполного аборта возникает необходимость дополнительного хирургического вмешательства (выскабливания остатков плодного яйца из полости матки);
-
плацентарный полип — на контрольном УЗИ через 2–4 месяца после аборта появляется полиповидный вырост слизистой полости матки. Клинически это может проявляться болезненными и нерегулярными менструациями после прерывания беременности. Плацентарный полип вырастает из остатков ворсин тканей плодного яйца. Удалять плацентарный полип также приходится под наркозом, с расширением шейки матки, обычно с помощью кюретки и гистероскопа (инструмента с видеокамерой для осмотра матки изнутри);
-
постабортная депрессия.
▼ Воспаление после аборта
Ещё одним поздним осложнением аборта может быть присоединение воспалительного процесса. При аборте это обычно происходит, если у пациентки снижен иммунитет и присутствует хроническая инфекция в нижних половых путях. Даже после санации воспалительного типа мазка перед абортом в половых путях могут остаться агрессивные микроорганизмы, которые при введении инструментов в матку попадают в неё из влагалища. Микротравмы стенок и шейки матки способствуют развитию воспаления.
В случае острого воспаления у пациентки появятся:
-
боли внизу живота;
-
лихорадка;
-
гнойные или ослизненные выделения из половых путей.
Это клиника эндометрита (воспаления слизистой матки). Из матки воспалительный процесс восходящим путём может распространиться на маточные трубы и в малый таз. При воспалении и появлении гноя в маточных трубах развивается сальпингит. При втягивании в процесс яичника возникает сальпингоофорит и формируются спайки между яичником, трубами и маткой.
Пациенток после лечения ещё длительно могут беспокоить «бели» из половых путей. При излитии гноя из маточных труб в полость малого таза развивается перитонит, воспаление и спаечный процесс распространяется на соседние органы (петли кишечника, мочевой пузырь). Потребуется длительная противовоспалительная и антибактериальная терапия, при наличии гноя в маточных трубах и малом тазу — оперативное лечение.
▼ Отдалённые последствия
Отдалённые последствия аборта могут наблюдаться через годы после операции:
-
после аборта всегда есть риск возникновения гормонального сдвига, в связи с чем может нарушиться менструальный цикл и нормальное созревание фолликулов в яичниках. Это, в свою очередь, увеличивает риск появления эндокринного фактора бесплодия;
-
вышеописанные воспалительные процессы половых органов могут привести к развитию спаечного процесса и непроходимости маточных труб (в дальнейшем — трубный фактор бесплодия). Воспаление слизистой матки также является частой причиной нарушений менструального цикла;
-
перенесённые воспалительные процессы и наличие спаек в малом тазу могут быть причиной синдрома хронической тазовой боли у женщин, который очень трудно поддается коррекции;
-
травмированная при аборте шейка матки может недостаточно выполнять запирающую функцию при беременности. Из-за недостаточности шейки матки могут происходить потери беременности в различных сроках или создаваться показания для наложения хирургического шва на шейку для сохранения беременности.
▼ Влияние на последующие беременности
Если аборт протекал с осложнениями, то это может «аукнуться» женщине неблагоприятным течением последующей желанной беременности.
Во-первых, у пациенток с воспалительными заболеваниями женских половых органов и спаечным процессом в малом тазу после осложненного аборта может наступить внематочная беременность. Это происходит потому, что маточные трубы в результате воспаления становятся извитыми, отёчными, с перегибами из-за прилежащих спаек, движение яйцеклетки по ним затруднено.
При попадании оплодотворённой яйцеклетки в полость матки с хроническим воспалением слизистой после аборта, она может неполноценно прикрепиться к стенке матки. Это приводит к замершей беременности или развитию кровотечения и отторжению беременности. Если же беременность прижилась и развивается дальше, то плацента, прикрепившаяся к неполноценной стенке матки, может быть тощей, не обеспечивать питательной функции, на УЗИ может быть описано маловодие или многоводие, отставание ребёнка в росте.
Если у женщины аборт осложнился перфорацией стенки матки, то теперь у неё имеет место рубец на матке. При беременности и родах некоторые рубцы на матке бывают несостоятельными (при этом редко, но случается разрыв матки по несостоятельному рубцу в поздних сроках беременности и в родах).
Если при аборте расширение шейки матки проводилось травматично, то при следующей желанной беременности может проявиться недостаточность шейки матки (истмико-цервикальная недостаточность). Это клинически проявляется признаками угрозы прерывания, преждевременным раскрытием шейки, может закончиться выкидышем. Иногда при беременности недостаточность шейки матки приходится корригировать наложением шва или постановкой разгрузочного пессария.
Если пациентка с резус-отрицательной группой крови сделает аборт от резус-положительного партнёра, то в её организме при следующей беременности может возникнуть резус-несовместимость с будущим ребёнком. Для профилактики этого осложнения резус-отрицательным женщинам при проведении аборта рекомендуется всегда вводить дозу антирезусного иммуноглобулина.
Восстановление и реабилитация после аборта
На продолжительность периода восстановления влияют возраст женщины, состояние её здоровья, количество перенесённых ранее абортов и наличие детей. Легче аборт переносят здоровые молодые женщины, уже имеющие детей.
Медицинская реабилитация подразумевает предоставить отдых женской половой системе, перенесшей гормональный взрыв из-за искусственного прерывания беременности. Из-за перепада гормонов менструальный цикл может не восстановиться, а в яичниках и молочных железах часто возникают кисты. В течение полугода как минимум не должно наступать следующей (желанной или не желанной) беременности, не должно быть резких колебаний гормонального фона женщины. Женщина должна понимать, что следующий аборт усугубит гормональный дисбаланс в организме. Нужно обеспечить себя надёжным средством контрацепции.
Если аборт осложнился воспалительным процессом, то период реабилитации и восстановления должен включать дополнительно мероприятия по восстановлению нормальной микрофлоры во влагалище, физиотерапевтические методы профилактики и рассасывания спаек внутренних половых органов. Женщине назначают электрофорез на низ живота с противовоспалительными препаратами, санаторно-курортное лечение, гирудотерапию, лазерное облучение и УФО крови, ферментные препараты для уменьшения выраженности спаечного процесса.
Ещё одна важная составляющая восстановления — психологическая реабилитация. У женщин могут развиваться депрессии, чувство вины, нарушаться сексуальная функция. Поэтому во многих случаях рекомендуется помощь психологов.
Сведения о высокой вероятности бесплодия после искусственного аборта
Частой причиной дальнейшего бесплодия является процесс искусственного прерывания беременности (аборт). После аборта вероятность бесплодия достаточно высока, в процентном соотношении бесплодие после аборта достигает 15%, даже при условии отсутствия осложнений при аборте. Медики отмечают частые случаи бесплодия именно при первом аборте (аборте при первой беременности), с последующим возникновением различных нарушений репродуктивных функций у женщин (осложнениях при беременности, выкидышах, бесплодии).
Методики выполнения абортов
▼ Медикаментозный аборт
Медикаментозный аборт осуществляется до 6-й недели беременности, благодаря лекарственным препаратам, провоцирующим выкидыш плода. Исследованием УЗИ предварительно исключается внематочная беременность, так как при таком диагнозе проведение медикаментозного аборта строго противопоказано в связи с повышенной вероятностью серьёзных осложнений (кровотечения при разрыве маточной трубы), жизни женщины в таком случае будет угрожать опасность. Медикаментозный аборт проводится при обязательном присутствии врача. После принятия женщиной препарата, за ней проводится наблюдение медперсонала (около двух часов). Спустя некоторое время появляется кровотечение — это свидетельствует о прерывании беременности.
Чтобы проконтролировать результаты, необходимо повторное УЗИ.
Противопоказания к медикаментозному аборту:
-
наличие воспалительных процессов малого таза;
-
появление инфекционных заболеваний;
-
внематочная беременность;
-
нарушение свёртываемости крови.
Однако прерывание беременности методом медикаментозного аборта не даёт 100% гарантии успеха. Щадящая процедура данного вида аборта и относительно небольшой процент развития бесплодия при медикаментозном аборте дают надежду на успешное решение проблемы. Но процент бесплодия повышается при появлении нежелательных последствий:
-
возникновение сильного кровотечения после аборта;
-
вероятность непредвиденной реакции организма на принятые препараты;
-
ановуляция;
-
гормональный сбой;
-
нарушения менструального цикла;
-
воспалительные заболевания матки;
-
воспаление яичников, придатков при неполном отторжении тканей плода.
▼ Вакуумный, или мини-аборт
Вакуумный аборт проводится до 6-й недели под полной или местной анестезией. Используется вакуумный аспиратор, контроль ведется УЗИ-аппаратом. Врач наблюдает за пациентом, перенесшим вакуумный аборт на протяжении 2–3 часов. В послеабортный период около трёх недель нельзя испытывать переохлаждение, физические нагрузки, принимать ванны. Требуется временно исключить сексуальные отношения.
▼ Хирургический аборт
Хирургический аборт возможен до 12-й недели беременности. Необходима тщательная подготовка к аборту: сдача общего анализа крови, а также анализов крови на ВИЧ, сифилис и гепатит. Хирургический аборт проводится при помощи специальных инструментов с удалением плода и последующим выскабливанием полости матки. Этот наиболее сложный вид аборта отличается повышенными рисками и травмоопасностью.
Причины бесплодия при хирургическом аборте:
-
развитие воспалительных процессов при проведении процедуры;
-
инфицирование полости матки;
-
нарушение правил интимной гигиены во время послеоперационного периода;
-
в тканях матки образуются рубцы и спайки, что способствует возникновению непроходимости маточных труб и эндометриоза;
-
травмы шейки матки хирургическими инструментами (возможны серьёзные осложнения при последующих родах);
-
получение психологической травмы (депрессивное состояние);
-
гормональный фон нарушается (в результате резкого нарушения гормонального фона организма женщины после аборта существует вероятность развития эндокринного бесплодия и прекращения овуляций).
Осложнения после искусственного аборта
После искусственного аборта возможны следующин осложнения:
-
ранние:
-
травмы шейки матки;
-
перфорация матки;
-
кровотечения;
-
-
поздние:
-
воспалительные процессы гениталий;
-
несостоятельность шейки матки;
-
гематометра;
-
плацентарный полип;
-
синдром Ашермана (внутриматочные синехии);
-
-
отдалённые:
-
эндометриоз;
-
расстройства менструации;
-
бесплодие;
-
эктопическая беременность;
-
невынашивание;
-
повышение риска рака молочной железы;
-
эндокринные нарушения;
-
миома матки.
-
Обязательное ультразвуковое исследование органов малого таза
с демонстрацией изображения и сердцебиения (при наличии сердцебиения) эмбриона/плода,
проведения доабортного психологического консультирования и соблюдении «недели тишины»
Аборт — это процедура прерывания беременности. Перед абортом гинеколог назначит женщине консультационную встречу, чтобы обсудить решение и дальнейшие шаги.
Аборты могут производиться только квалифицированными врачами – акушерами-гинекологами в больницах или лицензированных клиниках, после обязательного ультразвукового исследования для установления срока беременности и исключения внематочной беременности. При этом женщине обязательно демонстрируется изображение плода и его сердцебиение!
С беременной пациенткой проводит встречу психолог. Беседу с женщиной, собирающейся прервать беременность осуществляет квалифицированный профессиональный консультант. Консультация медицинского психолога проводится по рекомендации врача и становится обязательной при обращении женщины за направлением на аборт.
Консультация производится в начале срока (недели) «тишины», чтобы обеспечить женщине достаточный срок для рефлексии и принятия мотивированного решения. Важно
осознание её собственного отношения, которое сделает её устойчивой по отношению к внешнему влиянию. Женщина расписывается в специальном бланке, что она прошла данную беседу. После этого через несколько дней она идет снова к врачу с решением либо брать направление на аборт, либо вставать на учёт по беременности.
Очень важно выдержать временной промежуток (неделю «тишины»), так как это позволяет эмоциям успокоиться, за это время можно через центр помощи уже получить определённую поддержку, возможна семейная консультация, беседа с отцом ребёнка — словом всё, что необходимо в данной ситуации.
Если женщина уверена, что хочет сделать аборт, её попросят подписать форму согласия, врач назначит дату для аборта, но не раньше, чем через 3–7 дней.
Пациентка может изменить своё решение в любой момент до начала аборта!
Анкета для выявления причины аборта для женщин
в состоянии репродуктивного выбора
Минздрав РФ разработал анкету для женщин, задумывающихся об аборте.
В ведомстве создали анкету, помогающую женщинам определить причину, по которой они столкнулись с выбором, сохранять или нет беременность, исключая медицинские показания для этого. А результат анкетирования позволит подобрать варианты поддержки.
Индивидуальные рекомендации по результатам анкетирования содержат три модуля:
-
психологическое консультирование;
-
информацию о федеральных и региональных мерах поддержки;
-
практики поддержки.
Программа в первую очередь направлена на повышение охвата психологической помощью женщин, находящихся в состоянии репродуктивного выбора, и мотивации в сторону материнства.
|
|